耳が痛い。自分の弱点をつかれて困るたとえ話ではなく、本当に耳が痛いことは、誰しも一度くらいは経験があることではないかと思います。
耳掻きをしすぎたあと、風邪のとき強く鼻を擤(か)んだあと、それ以外にもいろいろな原因があるかもしれません。
ふだん生活されている中で、痛みが良くならないとき、耳鼻咽喉科の受診を考える理由の一つでしょう。
小さい子どもさんをお持ちのご家庭なら、夜間、中耳炎で子どもさんが耳を押さえて泣きやまず、困ったご経験がおありかと思います。
耳が痛くなるのはいったいどんな時か、そして、どうして耳が痛くなるのか。そもそも痛みとはいったい何なのか。
今回は耳の痛みについて、痛みの生理学的側面もふくめて書いてみたいと思います。
痛みとは何か?
耳の痛みについて書く前にまず、痛みとは何なのか、それを理解する必要があります。
それがわからないと、耳が痛いとき、一体どんなことが起こっているのか、全く理解が深まらないからです。
痛みの定義
痛みは、医学的にどのように定義されているのでしょうか。
1994年の国際疼痛学会 (International Association for the Study of Pain) の定義では、痛み(pain)は、英語原文で医学的に以下のように記載されています。
Pain
” A unpleasant sensory and emotional experience associated with, or resembling that associated with, actual or potential tissue damage. “
2011年に作成された日本語版リストに記載されている文章では以下、(上記訳文)
「実際の組織損傷や潜在的な組織損傷に伴う、あるいはそのような損傷の際の言葉として表現される、不快な感覚かつ感情体験」
表現がすこし難解ですね。何かすっきりしません。実際の組織損傷は分かりますが、「潜在的な」とは何でしょう。「不快な感覚かつ感情体験」というのも何か曖昧です。サイエンスとされている医学の定義がどうしてこんなに曖昧な表現しかできないのでしょうか。ここに痛みの理解が難しい原因がありそうです。
じつは、痛みは原始的な感覚であると同時に、脳の知覚、情動、認知に関係するとても複雑な感覚なのです。
痛みの分類
痛みは、大きく分けて2つあります。
体性痛と内臓痛です。
体性痛は、皮膚などの体表の痛みです。鋭い痛みで、痛みの部位もはっきりしています。
内臓痛は、漠然とした鈍い痛みです。多くは痛みの部位がはっきりしません。
これらの痛みについては、後述します。
痛みには、ほかに関連痛があります。これは、その部位は異常がないのに、他の部位の痛みが放散したりして感じる痛みです。体性痛、内臓痛の分類とすこし違いますので、別にしています。
痛みは何のためにあるのか?
痛みはとても嫌な感覚です。誰もが避けたい、経験したくない感覚です。我慢できる痛みもありますが、耐え難い痛みに苦しむ人も実際に存在します。
このような苦しい感覚がなぜ生体に備わっているのか、その理由を考えるとき、先天性に痛みを感じない、先天性無痛無汗症の存在があります。この疾患は生まれつき痛みの感覚がありません。そのため、危険行動と知らずに手足を動かしてしまい、その結果、主に下肢が傷害されてもそれに気づかずそのまま放置してしまいます。
骨折、脱臼、熱傷、外傷などが起こっても痛みがないため発見が遅れ、しばしば重篤になったり生命に危険が及ぶことが度々あると言われます。
ですから、先の疾患のように、もし痛みがない世界があれば、痛みの苦痛からは永遠に解放されるかもしれませんが、自己の体に迫る危険や異常を素早く感知することができないため、逆に生体にとっては非常に危険なことになってしまいます。実際に先天性無痛無汗症の患者さんの経過がそのことを物語っています。
このように痛みは生体にとって、非常に大きな侵害であると同時に、危険を知らせる重要なアラームの働きをしています。
痛みを感じるのは何故か?
痛みは、どうして感じるのでしょうか。
生体のほとんどすべての組織には、侵害(しんがい)受容器と呼ばれるものがあります。
侵害受容器は、” 刺激を受容する” 受容器です。
皮膚などにきている感覚神経の自由神経終末(神経の末端)に侵害受容器があります。
* 侵害受容器 痛みを引き起こす侵害刺激(機械的刺激、熱、化学的刺激など)の受容器。皮膚などの感覚神経終末に存在する。受容器の刺激は電気信号に変換され中枢へ送られる。
この侵害受容器がつよい侵害刺激を受け取って、それを電気信号に変換します。電気信号は、末梢の感覚神経から脊髄を経由して大脳皮質へ伝達されます。この間、神経はいくつかの神経シナプスを経由しながら伝達されます。
そして大脳皮質で痛みを感じるのです。
痛いのは耳かもしれませんが、” 脳が” 痛いと感じるのです。
体中の感覚のほとんどが大脳皮質のある領域に集合して、その部分で感覚を感じることは、以前にすこし書きました。大脳皮質の頭頂葉にある中心溝の後ろの部分、いわゆる中心後回(postcentral gyrus)の体性感覚野です。
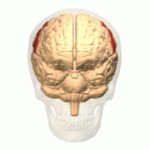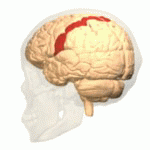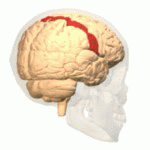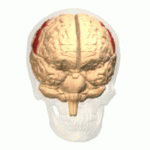
図1 中心後回の3D-アニメーション画像
(polygon data による)
https://ja.m.wikipedia.org/wiki/%E4%B8%AD%E5%BF%83%E5%BE%8C%E5%9B%9E
じつは中心後回の体性感覚野で感じることのできる痛みは、“体性痛” と呼ばれる痛みだけです。“内臓痛” は中心後回では感知されません。
さらに体性痛も体性感覚野に投射されてそれで終わりではありません。
” 体性痛は体性感覚野へ投射された後、第2次体性感覚野や連合野、島、帯状回、扁桃体などの大脳辺縁系、前頭葉の前頭前野などに再度投射されて、複数の経路によって痛みの総合的な処理が行われることがわかっています。これについては脳の複雑な処理過程に関することですので、ここで詳しくは書きません。”
痛みには、いくつか種類があり、その受容体も感じる部位も違っています。
痛みの種類にはどのようなものがあるのでしょうか。どのようにして痛みを感じるのでしょうか。
少しずつ理解していきましょう。
痛みの分類 -体性痛と内臓痛-
痛みにはいくつかの分類がありますが、痛みの性質で分けるのが一般的です。
痛みには、体性痛と内臓痛があります。
体性痛は皮膚などの表面からの鋭い刺すような痛みです。痛みの部位がはっきりしています。大脳皮質の体性感覚野(中心後回)に投射されます。
内臓痛は、漠然とした鈍い痛みです。多くの場合、痛みの部位ははっきりしません。投射部位はまだ完全には解明されていません。
体性痛は、43℃以上の熱刺激、17℃より低温の冷刺激、一定の強さを超えた機械的刺激、強い化学的刺激、などによって起こります。おおよそ皮膚外表面に、生体に危険が及ぶような刺激があったときに痛みを感じるようになっています。
内臓痛は、特殊な痛みです。実質臓器の多くは痛みを感じません。内臓や管腔臓器は切られても痛みを感じず、脳を切除しても痛みを感じません。痛みを感じるのは、腹腔内の血管、神経、内臓を包んでいる腹膜、皮膚などです。脳内を走行する血管は痛みを感じ、脳を覆っている硬膜や血管はつよい痛みを感じます。
体性痛、内臓痛と別に、関連痛もあります。
では、実際にどのようにして体性痛や内臓痛を感じるのでしょうか。
痛みの感じかた “一次痛と二次痛”
痛みの伝わり方には、2種類あります。
神経伝導速度が速い有髄神経のAδ線維の痛みは、チクッとするような短く鋭い痛みです。
一方、神経伝導速度が遅い無髄神経のC線維の痛みは、ジンジンとする長く続く鈍い痛みです。
* 有髄神経 髄鞘と呼ばれるシュワン細胞の細胞膜が神経の軸索をいく重にも取り巻いている。電気信号が髄鞘の隙間を跳ぶように跳躍伝導をするため、神経伝導速度が非常に速い。無髄神経では、髄鞘がないため伝導速度が遅い。
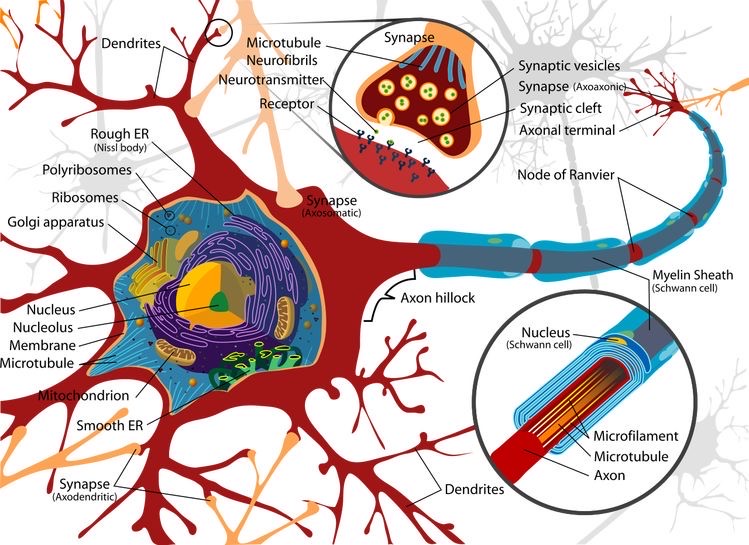
図2 有髄神経
軸索(Axon)赤色🟥
髄鞘(Myelin Sheath) (シュワン細胞
Schwann cell) 🟦 図右囲い円
https://ja.m.wikipedia.org/wiki/%E3%82%B7%E3%83%A5%E3%83%AF%E3%83%B3%E7%B4%B0%E8%83%9E
痛みの伝導に関する神経は、Aδ線維とC線維です。Aδ線維は有髄神経、C線維は無髄神経です。
Aδ線維の痛みは一次痛、C線維の痛みは二次痛と呼ばれます。初めに一次痛として鋭い痛みを感じ、次にしばらくしてから二次痛として鈍い痛みを感じます。
痛みは二度感じる、ことになります。
痛みのメカニズム
痛みのメカニズムは、2つあります。
1つは、侵害受容性疼痛。
もう1つは、神経障害性疼痛です。
侵害受容性疼痛とは?
侵害受容器
過度の機械的刺激による組織損傷、熱刺激、冷刺激、強い化学的刺激などの生体への侵害刺激が加わると、皮膚などにある “侵害受容器” がそれを感知します。
この侵害受容器は、感覚神経の自由終末に存在しています。
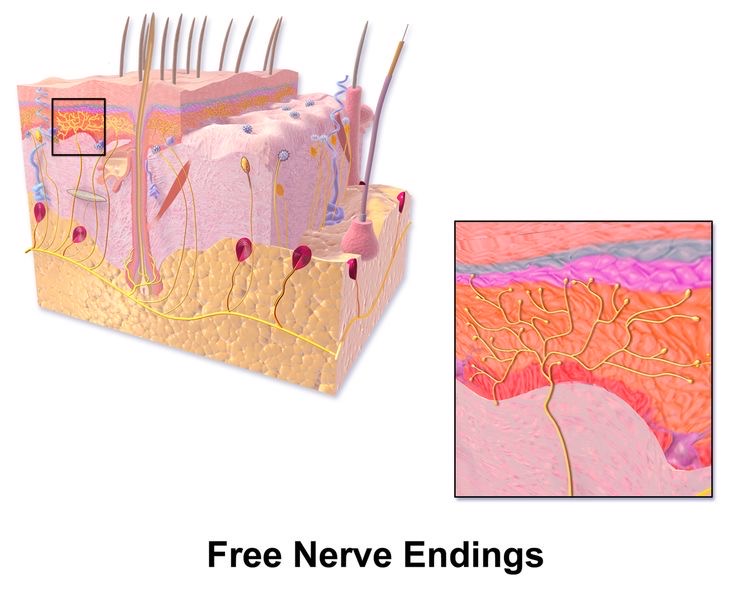
図3 自由神経終末(Free Nerve Ending)
https://en.m.wikipedia.org/wiki/Free_nerve_ending
皮膚などの末梢に分布している感覚神経の自由神経終末(図3 右囲い 黄色🟡)の先端に侵害受容器が存在します。
侵害受容器には、大きく分類して
温度侵害受容器
化学的侵害受容器
機械的侵害受容器
があります。
それぞれの侵害受容器については後述します。
組織に強い外力や熱刺激などが加わると、これらの侵害受容器がそれを感知して電気的に興奮します。
その電気信号は、有髄神経のAδ線維や無髄神経のC線維によって脊髄後角から外側脊髄視床路を通り、視床、大脳皮質へ伝達されます。
大脳皮質感覚野で “痛み” として感知します。
侵害受容器が刺激されて起こる痛みを、” 侵害受容性疼痛 “といいます。
神経障害性疼痛とは?
神経そのものが障害されて起こる痛みです。
外傷による神経損傷後疼痛、四肢切断後の幻肢痛、など多くがこれにあたります。
神経障害性疼痛の主な症状には、刺激がないときも痛みが持続する自発痛(spontaneous pain)、軽い触覚刺激や温度覚などの、通常は痛みの誘因とはならない刺激によって痛みが生じる “アロディニア” (allodynia)、軽い痛みによって強い痛みが生じる痛覚過敏(hyper algesia)、などがあります。
痛みは、灼熱痛、電撃痛、刺すような痛み、など非常に深刻で苦痛であり、長期間にわたって持続しやすいため、しばしば著しいQOLの低下をきたします。
” 神経障害性疼痛については、耳鼻咽喉科領域の耳の痛みとは関係がうすいため、今回は省略します。“
痛みはどのように感知するのか?
皮膚の侵害受容器
皮膚には、熱刺激、化学的刺激に反応するTRP温度受容体、機械的な刺激に反応するメルケル細胞(Merkel cell)、などに代表されるいくつかの触覚受容体が存在しています。
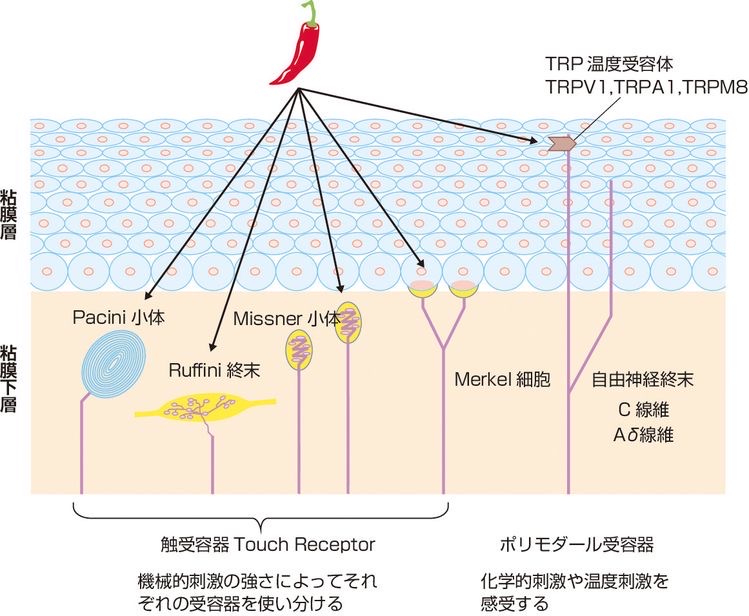
図4 皮膚の触覚受容体(Touch Receptors)と
温度感受性受容体(TRP Receptors)
https://www.asakura.co.jp/lp/naikagaku12ed/digitalappendix/src/e%E3%82%B3%E3%83%A9%E3%83%A03-3-3_%E5%92%BD%E9%A0%AD%E7%9F%A5%E8%A6%9A%E5%8F%97%E5%AE%B9.html
温度感受性TRP受容体
熱刺激には、皮膚に存在している温度感受性受容体であるカプサイシン受容体 “TRPV1” が重要な働きをします。
* TRPV1 43℃以上の熱、酸、カプサイシン(トウガラシ成分)などによって活性化される温度感受性イオンチャネル型受容体。皮膚や粘膜に存在する。活性化されると細胞内に、ナトリウム、カルシウムが流入して細胞膜電位が発生して末梢の神経興奮を起こす。
TRPV1は43℃以上の熱刺激を感知します。TRPM8は28℃以下の温度刺激を、TRPA1は17℃以下の冷刺激を感知する受容体です。生体の存在を脅かす恐れのある温度、43℃以上と17℃以下の刺激をこれらの受容体が痛み刺激として感知して、神経終末から大脳皮質へ送られます。
皮膚に存在する温度感受性TRP受容体の代表は、TRPV1、TRPM8、TRPA1の3つです。
先に書きましたが、トウガラシ成分のカプサイシン受容体であるTRPV1は43℃以上の熱刺激に、メントール受容体であるTRPM8は28℃以下の温度刺激に、ワサビ成分のアリルイソチオシアネート受容体であるTRPA1受容体は17℃以下の冷刺激に反応して活性化します。
各TRP受容体の活性化が起こると、イオンチャネルが開いて細胞内にナトリウム、カルシウムが急速流入するため、細胞膜電位の変化が起こり、神経終末に細胞内電位変化が発生します。これが神経伝達によって大脳皮質へ送られます。
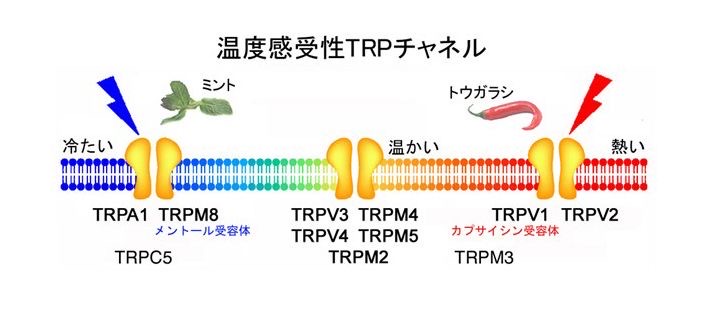
図5 温度感受性TRP受容体https://onsendr.com/2021/03/21/red-hot-pepper/
温度によって感知するTRP受容体が違います。
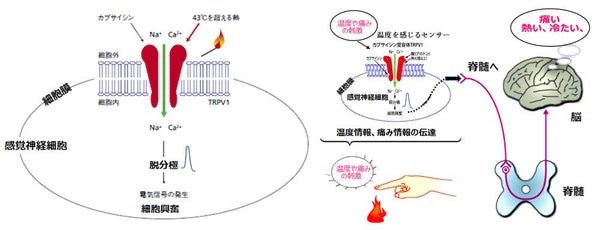
図6 温度感受性TRP受容体
https://yuyu-sousou.com/blogs/column/20220115_kimuchinabe
酸やつよい化学的刺激による皮膚や粘膜の損傷を防ぐために、TRPV1は唐辛子成分のカプサイシンや H+ の受容体としても働いています。
TRP受容体からの皮膚の温度刺激は、脊髄を介して大脳皮質へ送られます。皮膚の神経終末は、Aδ神経線維とC線維を介します。
化学的侵害受容器
痛みは主に組織の損傷によって起こります。この組織損傷によって、いくつかの発痛物質が組織中に放出されます。
放出された “発痛物質” が、傷害された組織に存在する侵害受容器を活性化させて、感覚神経自由終末の興奮を起こします。これを侵害受容性疼痛といいます。
痛みの発生には、カリウム、ATP、セロトニン、ヒスタミン、ブラジキニン、H+、サブスタンスP、カルシトニン遺伝子関連ペプチド(CGRP)、プロスタグランジンなどの発痛物質、および発痛補助物質が関与しています。
ブラジキニンは最強の発痛物質です。組織障害部位で血漿タンパクから生成されます。
損傷組織ではアラキドン酸カスケード反応が進行し、プロスタグランジンがシクロオキシゲナーゼ(COX)によって合成されます。
損傷した組織の細胞からカリウムやATPが遊離します。
(発痛補助物質は侵害受容器の感受性を高めることで疼痛を強める働きがあります。)
これらの化学物質は、神経終末の細胞膜に存在している、それぞれの選択的受容体に結合することで、神経終末の電気的興奮を起こします。
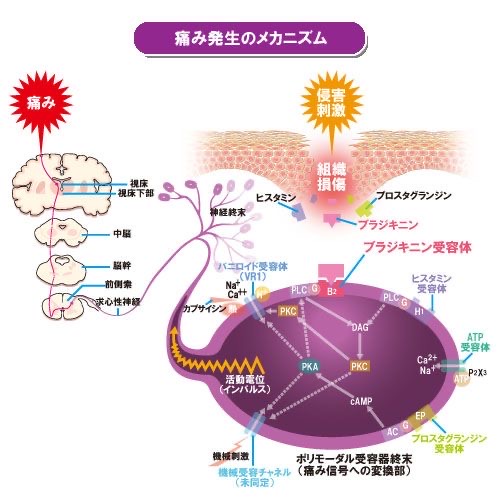
図7 化学的侵害(発痛物質)によるポリモーダル
受容器の興奮
* ポリモーダル受容器は、神経終末の
細胞膜です。
https://www.nc-medical.com/deteil/pain/pain_02.html
組織が損傷されて発痛物質が放出され、感覚神経終末のポリモーダル受容器に存在する各物質の選択的受容体と結合します。
発痛物質が受容体と結合することで、細胞内で
化学反応が進み、細胞電位が発生します。
発痛物質の受容体は、イオンチャネル型、Gタンパク共役型(GPCR)、酵素共役型の3つあります。
ATP 感受性のP2X 受容体、酸(H+)感受性のASIC 受容体(*)は、イオンチャネル型受容体です。
* 末梢神経に発現している侵害受容器としては、ASIC3 受容体が重要。
ブラジキニン、セロトニン、プロスタグランジンなどのいわゆる炎症性メディエーターの受容体は、Gタンパク共役型受容体(GPCR)です。
イオンチャネル型受容体は、チャネル開口によってナトリウム、カルシウムなどのイオンを透過して電流が発生します。
Gタンパク共役型受容体(GPCR)は、細胞内GDPがGTPへ変換され、①AC活性化によりcAMP活性化による、また②ホスホリパーゼA2、C活性化によるイノシトール3リン酸(IP3)生成による、細胞内シグナリングが進行します。
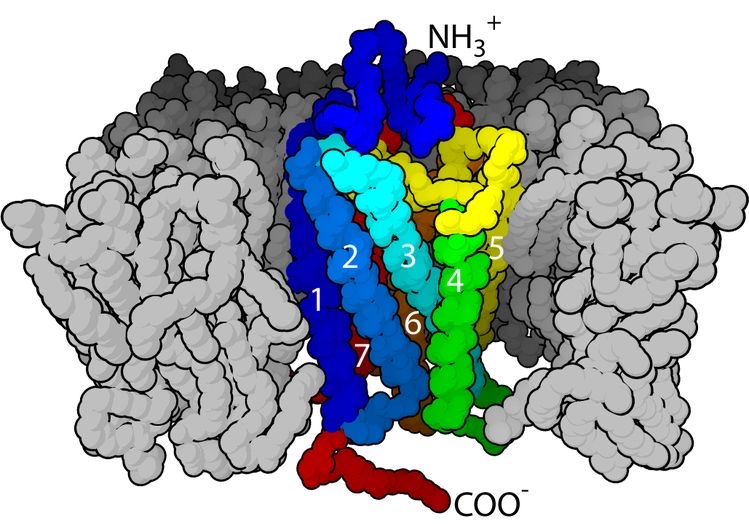
図8 Gタンパク共役型受容体(GPCR)基本構造
NH3+末端とCOO-末端を有し、細胞膜を7回連続して貫通する400-700個のアミノ酸配列があります。(1-7)
https://en.m.wikipedia.org/wiki/G_protein-coupled_receptor
例えば、ブラジキニン受容体にブラジキニンが結合すると、細胞内でホスホリパーゼC(PLC)活性化によりイノシトール3リン酸(IP3)が生成されます。IP3は、IP3受容体Ca2+チャネルを開口させ、イオンチャネル開口による細胞電位が発生します。
機械的侵害受容器
“ 皮膚を指でつよくつねると、鋭い痛みを感じます。この恐らく誰しも経験したことのある痛みは、いったいどのようにして生体に感知されるのでしょうか。じつは、この単純な問題はごく最近までよくわかっていませんでした。
痛みが神経伝導路を通って大脳皮質の感覚野へ投射されるメカニズムは、かなり以前から解明されてきました。しかし肝心の、皮膚をつねった部位で一体何が起こっているか、については、科学者の興味をかきたてているだけで、実際なかなか研究が進んでいない分野であったのです。“
以前より、機械的な強い刺激は、急激な圧の変化であることが言われてきました。
ごく最近、生体のいくつかの細胞に、圧変化を感知する受容体が存在することが初めて発見されました。
細胞膜に存在して “圧の変化を感知する” 、 PIEZO 受容体 です。
* PIEZO 受容体 細胞膜上にある機械受容チャネル型受容体。細胞が “張力” などの物理的な力を感じ取る機能を担っている、細胞膜上の ” 圧力センサー ” 。巨大タンパク質で細胞膜を38回貫通する長さのアミノ酸配列をもつ。PIEZO1 と PIEZO2 の2種類が発見されている。
皮膚への機械的刺激は、皮膚の直下に存在する数種類の “触覚受容器” (Touch Receptors) が、触覚刺激や圧の刺激を大脳皮質に送ります。
皮膚の触覚受容器には、代表的なものとしてMerkel細胞, Meissner小体,Pacini小体,Ruffini終末があります。(図1)
これらの触覚受容体は、皮膚に加わる触覚刺激や圧を感知してその信号を伝えることがわかっています。
( → 咽喉頭異常感症 -本当に何もないのか?- )
しかし、痛みを受容する侵害受容器については、じつはまだ完全には解明されていません。
現時点では、温度感受性受容体のTRP受容体とメルケル細胞が組織損傷などの痛み刺激を受容していることがわかっています。
Meissner小体、Pacini小体、Ruffini終末は、皮膚などの触覚受容体として働きますが、痛覚は感知しないことがわかっています。
Merkel細胞
メルケル細胞。非常に小さく直径10 μmです。
15Hzの低周波の振動とやさしくゆっくりと押される機械刺激を受容します。
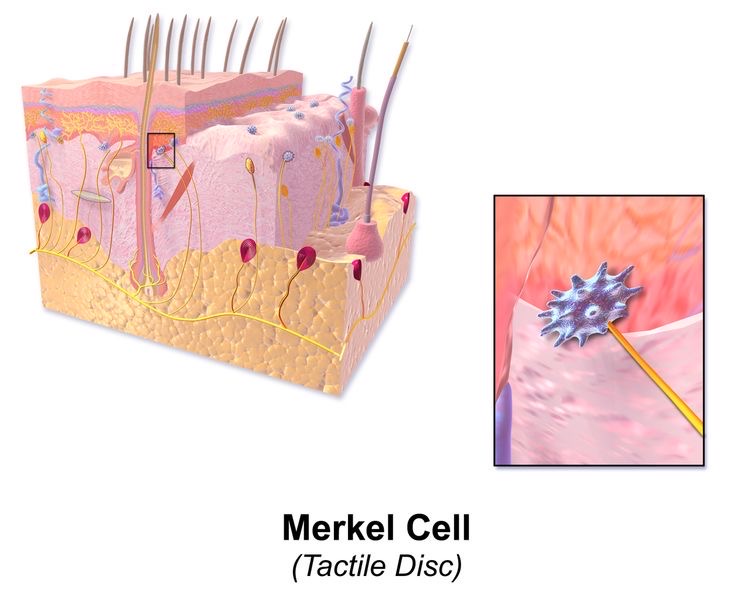
図9 メルケル細胞(Merkel Cell)
https://en.m.wikipedia.org/wiki/Merkel_cell
右囲いがメルケル細胞(Merkel Cell)
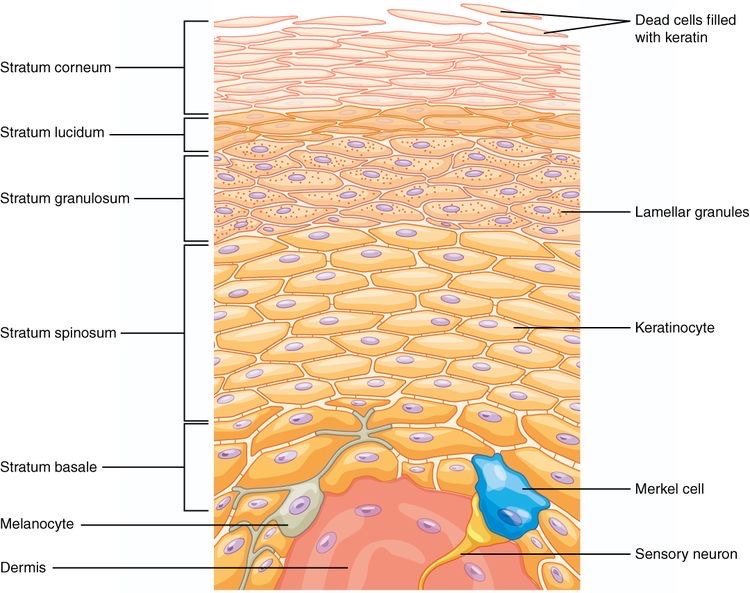
図10 メルケル細胞(Merkel Cell)
https://en.m.wikipedia.org/wiki/Merkel_cell
青色 Merkel cell メルケル細胞
黄色 Sensory neuron 感覚神経
メルケル細胞に知覚神経の自由終末が接触しています。
皮膚の触覚受容体について、簡単に説明しましたが、このうち圧の変化を感知する PIEZO2 受容体 は、メルケル細胞(Merkel Cell)に存在すると言われています。
圧の変化を感知する Piezo2
外傷などの強い機械的刺激は、圧力として感知されます。
この圧力を感知するのが、メルケル細胞(Merkel Cell)に存在するPiezo2 と呼ばれる受容体です。
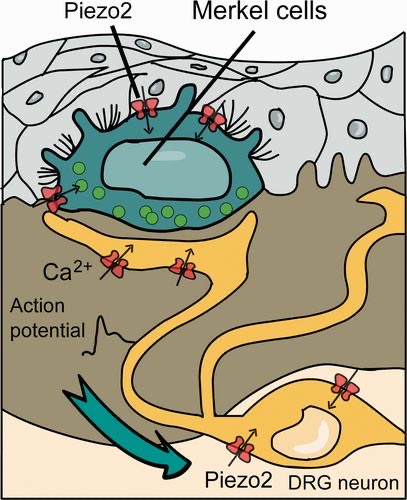
図11 メルケル細胞(Merkel cell)とその細胞膜
上に存在するPiezo2
https://journals.sagepub.com/doi/10.1177/2045894018767393
外圧によるメルケル細胞の変形によって、Piezo2 受容体の中心部が開口して、カルシウムイオンがメルケル細胞内に流入します。その結果、神経細胞に活動電位(Action Potential)が発生します。
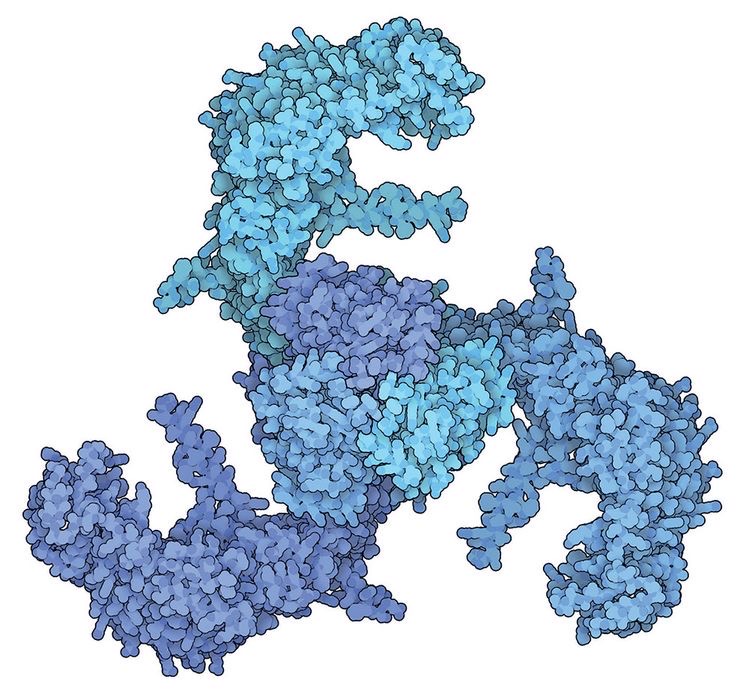
Piezo2は、3枚羽根の構造をしています。この3枚羽根の構造の真ん中にチャネルがあり、細胞膜に加えられた圧力によって開口するのではないかと考えられています。
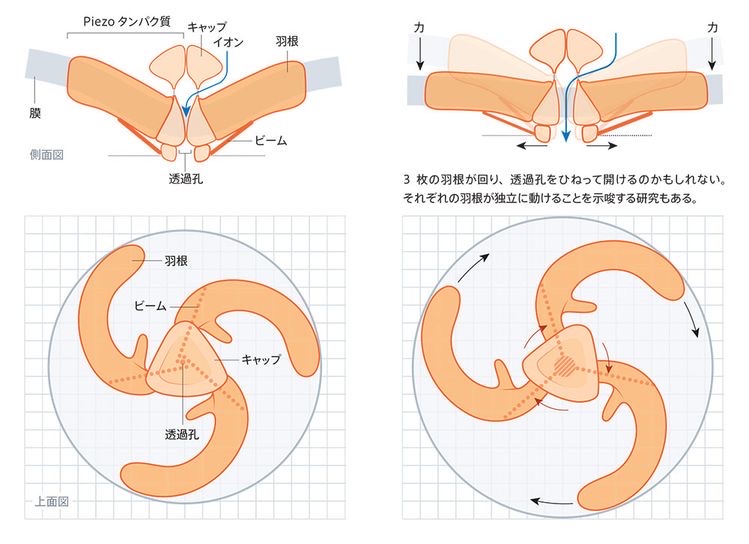
図13 左図 閉じたチャネル
右図 開いたチャネル の推論図
https://www.natureasia.com/ja-jp/ndigest/v17/n4/%E3%80%8C%E3%83%95%E3%82%A9%E3%83%BC%E3%82%B9%E3%80%8D%E3%82%92%E6%84%9F%E7%9F%A5%E3%81%99%E3%82%8B%E3%82%BF%E3%83%B3%E3%83%91%E3%82%AF%E8%B3%AA%E3%82%92%E6%B1%82%E3%82%81%E3%81%A6/102699
(「フォース」を感知するタンパク質を求めて(翻訳:船田晶子) Nature ダイジェスト Vol. 17 No. 4 DOI: 10.1038/ndigest.2020.200418
原文: The quest to decipher how the body’s cells sense touch
Nature (2020-01-09) | DOI: 10.1038/d41586-019-03955-w
Amber Dance より引用しています)
3枚羽根は、中心部の開口部かららせん状にプロペラのように並んでいます。羽根が湾曲して外側に反っているために、細胞膜の表面に深い窪みができています。
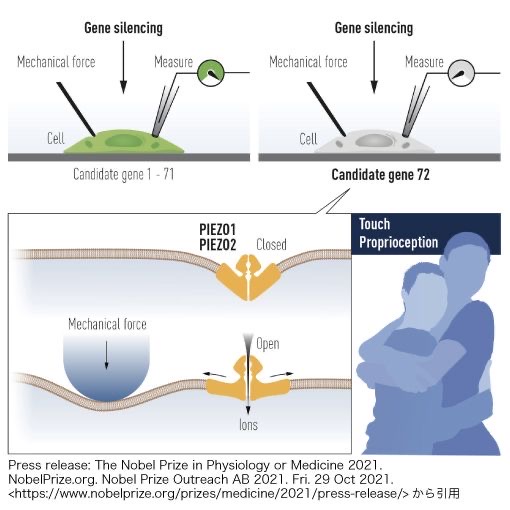
図14 下図左 機械的圧力(Mechanical force)が加えられると細胞膜上のPiezo1、Piezo2 が開口します。Piezo1とPiezo2の開口部からカルシウムなどの陽イオンが細胞内に流れ込み、電位が発生します。
https://pressio-neurobrain.org/home/2021_nobelprize_piezostory/
Piezo1とPiezo2はイオンチャネルではなく、正確には、機械受容チャネルと呼ばれます。
Piezo1とPiezo2は、巨大なタンパク質です。Piezo1は2500個以上のアミノ酸からなり、質量が300キロダルトンあり、細胞膜を38回も貫通しています。
(生体に多く存在しているGタンパク質共役型受容体(GPCR)はアミノ酸400-700個からなり、細胞膜を7回貫通します。)
Piezo1は、血管内皮細胞などに存在しており、Piezo2は細胞膜上の圧センサーとして働いています。
このPiezo2は、メルケル細胞の細胞膜上に発現しています。
外傷や打撲などの圧力刺激が、皮膚直下に存在するメルケル細胞の細胞膜に圧力を加えて変形させ、Piezo2の機械受容チャネルを開口させることで、細胞電位を発生することがわかってきています。
機械的刺激(圧変化)による、侵害受容器の電気的興奮は、このような機序で起こります。
以上で、侵害受容器刺激によって、侵害受容性疼痛が発現するメカニズムが理解できました。
* ここでは直接言及しませんが、先のPiezo2 遺伝子変異がある(Piezo2 が欠損している)マウスおよびヒトでは、 “アロディニア” (allodynia) が消失すること、Piezo1 遺伝子変異があるヒトでは、“重症マラリアに耐性があること” 、など臨床的に非常に興味深いことがわかっています。
末梢から脊髄へ
皮膚などの感覚神経終末にある侵害受容器で発生した細胞内電位は、脊髄の後角に入力されて、反対側の脊髄の脊髄視床路を上行して視床を経由し、最終的に大脳皮質の中心後回へと入力されます。
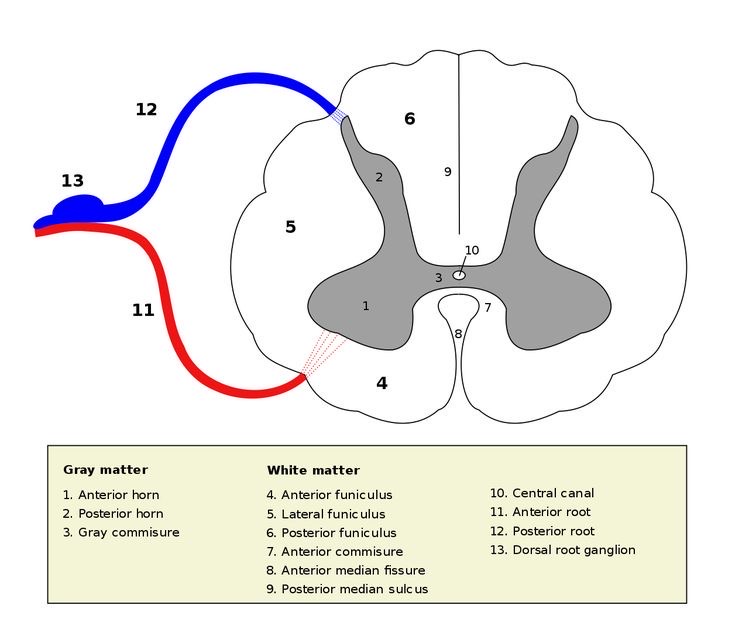
図15 脊髄の断面
赤🟥脊髄前根(11) 青🟦脊髄後根(12)
後角(2)
https://ja.m.wikipedia.org/wiki/%E8%84%8A%E9%AB%84
皮膚の知覚神経からの入力は脊髄後根🟦(12)を通って後角(2)へ入力されます。その後、脊髄の脊髄視床路を上行します。知覚神経刺激は視床に入力され、最終的に大脳皮質の中心後回へと投射されます。
脊髄後角でのシナプス
侵害受容器からの神経インパルス(電流)は、Aδ線維とC線維によって脊髄後角に入力されますが、脊髄後角ニューロンとの間にシナプスを形成します。
ここときシナプス間を伝える、神経伝達物質は、グルタミン酸とサブスタンスPです。
グルタミン酸は、AMPA 受容体、NMDA 受容体を介して後角細胞に結合してシナプス間の興奮性神経伝達が行われます。
サブスタンスPは、NK1 受容体を介して後角細胞に結合してシナプス間の興奮性神経伝達が行われます。
シナプス伝達は、おもにグルタミン酸が担っています。サブスタンスPはC線維の一部のみ伝達します。
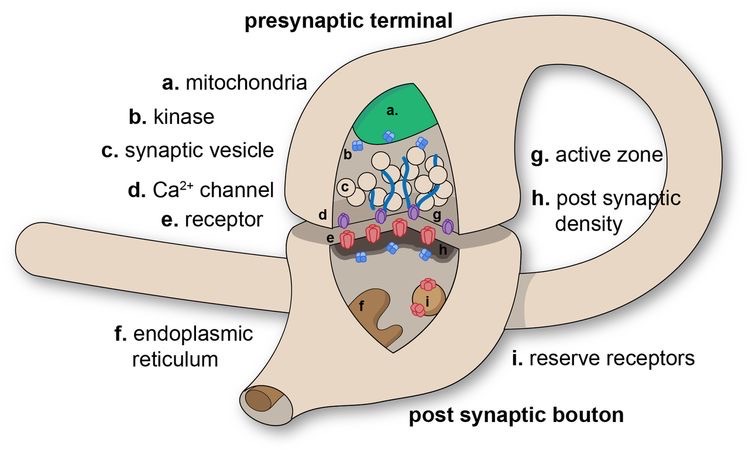
図16 シナプスの基本構造 1
c シナプス小胞(神経伝達物質*1が入っている)
e シナプス後神経の細胞膜上の受容体*2
https://en.m.wikipedia.org/wiki/Synapse
*1 この場合はグルタミン酸、サブスタンスP
*2 この場合はAMPA 受容体、NMDA 受容体
シナプス前神経とシナプス後神経の間に間隙があり、シナプス前神経末端から神経伝達物質が放出されます。この場合は、グルタミン酸とサブスタンスPです。
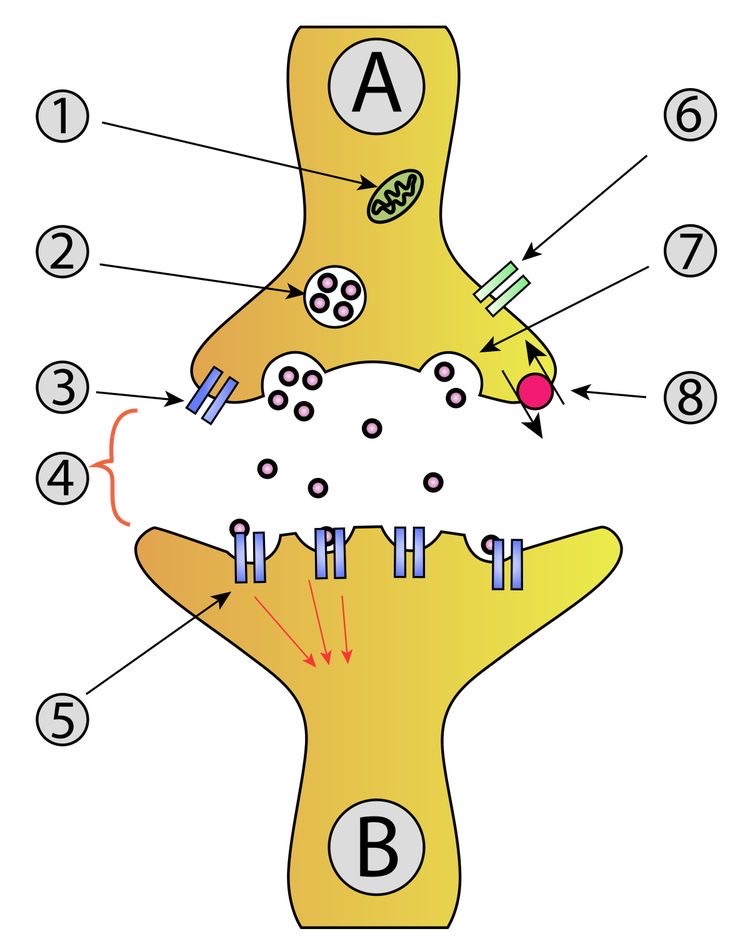
図17 シナプスの基本構造 2
②シナプス小胞に貯蔵されているグルタミン酸が④シナプス間隙に放出され、⑤受容体(AMPA 受容体、NMDA 受容体)が受け取る
https://en.m.wikipedia.org/wiki/Synapse
C線維の一部からは、サブスタンスPが放出され、後角神経のNK1受容体が受け取ります。
脊髄後角神経の細胞膜上のAMPA 受容体、NMDA 受容体は、ともにイオンチャネル型受容体で、同時に働くのではなく、NMDA 受容体は通常は休止しており、AMPA 受容体のみ働いています。
* AMPA 受容体 人工アミノ酸のAMPA(α-アミノ-3-ヒドロキシ-5-メチル-4-イソオキサゾールプロピオン酸)と選択的に結合するグルタミン酸受容体であるため、AMPA受容体という名称が使われています。
* NMDA 受容体 N-メチル-D-アスパラギン酸に結合するグルタミン酸受容体です。通常では活動を休止しており、AMPA 受容体によって後角細胞の脱分極があると活動する受容体です。
AMPA 受容体、NMDA 受容体の2つの受容体ともにイオンチャネル型であり、AMPA 受容体はチャネル開口によって、ナトリウム、カリウムの細胞内流入が起こり、NMDA 受容体は、ナトリウム、カリウム、カルシウムの細胞内流入が起こります。
NK1受容体は、Gタンパク共役型受容体です。
* NK1受容体 タキキニン(Tachykinin)はNK1、NK2、NK3の総称であるため、タキキニン1受容体(TACR1)とも呼ばれます。サブスタンスPの受容体として働きます。NK1受容体は、Gタンパク共役型受容体であり、細胞内シグナル伝達によって細胞膜のカリウムチャネルを閉じて興奮性シナプス電位を発生します。
グルタミン酸による興奮性シナプス伝達は早く、そのため一次痛に、サブスタンスPによる興奮性シナプス伝達は遅く、二次痛に関与するとされています。
脊髄視床路
脊髄視床路は、皮膚の温度覚、痛覚、触覚、圧覚、などの刺激を脳幹上方にある視床へと伝える神経束ルートです。前脊髄視床路と外側脊髄視床路の2つがあります。
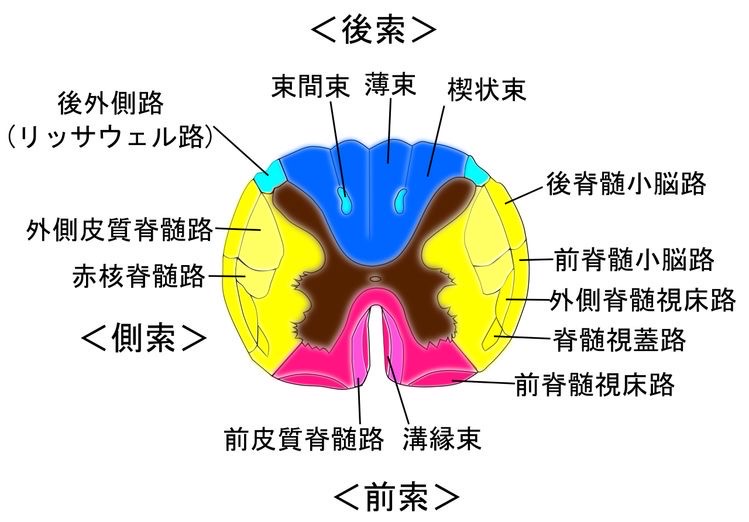
図18 頸髄の断面 脊髄視床路の位置
https://ja.m.wikipedia.org/wiki/%E8%84%8A%E9%AB%84%E8%A6%96%E5%BA%8A%E8%B7%AF
頸髄の断面で脊髄視床路の位置を確認します。前脊髄視床路と外側脊髄視床路が見えます。
前脊髄視床路は触覚と圧覚を、外側脊髄視床路は、温度覚、痛覚の伝導路です。
皮膚などの末梢の感覚神経に存在する侵害受容器のTRPV1 、各種の発痛物質の受容体、メルケル細胞膜上のPiezo2 などからの神経インパルス(電流)は、それぞれ決められた脊髄視床路の伝導ルートを通って、脊髄を上行していきます。
視床
生体のほとんどの感覚がそうであるように、痛みのインパルス(電気信号)も、脳の視床という部位に入力されます。
図19 視床(Thalamus)
https://en.m.wikipedia.org/wiki/Thalamus
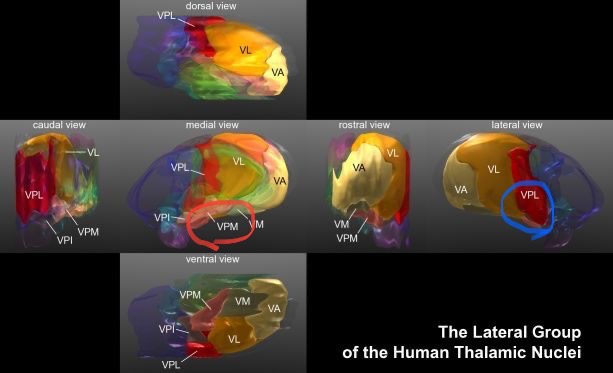
図20 視床(Thalamus)
後外側腹側核 (VPL) 青丸🔵
https://en.m.wikipedia.org/wiki/Thalamus
視床はほとんど全ての感覚の中継点です。
視床のVPLに入力されたのち、VPLから大脳皮質中心後回にある体性感覚野へと投射されます。(図19 図20)
島、帯状回、扁桃体、前頭前野
じつは、痛みは通常の体性感覚とすこし違い、体性感覚野に投射された後、さらに複雑な経路を伝導することがわかっています。
大脳皮質の中心後回にある体性感覚野に投射された後、第2次体性感覚野と島(Insula)に投射される経路と、連合野に投射される経路の2つがあると言われています。また、視床から直接、島、帯状回、扁桃体へ入力される経路もあることがわかっています。
さらに、痛みに対する意識や情動のコントロールには、前頭前皮質(PFC)=前頭前野が重要な働きをしています。
現在、“島(Insula)” は痛みの中枢として理解されています。
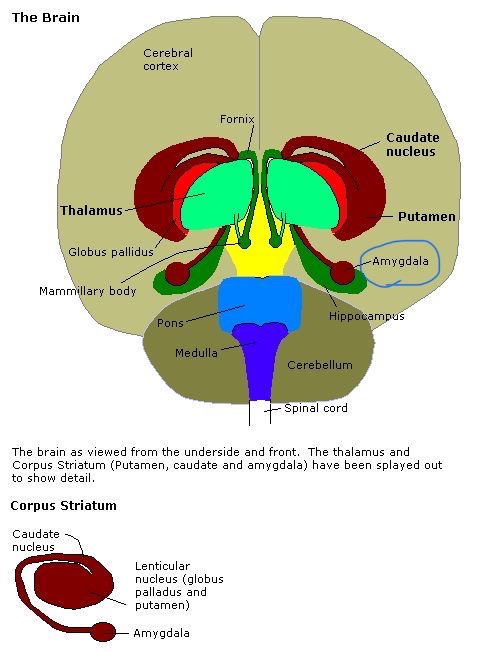
図21 扁桃体(Amygdala)
Thalamus 視床 Amygdala 扁桃体 Hippocampus 海馬 Putamen 被殻 Caudate nucleus 尾状核 Globus pallidus 淡蒼球 Mammillary body 乳頭体 Copus striatum 線条体
https://en.m.wikipedia.org/wiki/Amygdala
痛覚の中枢、島はここにあります。(図22)
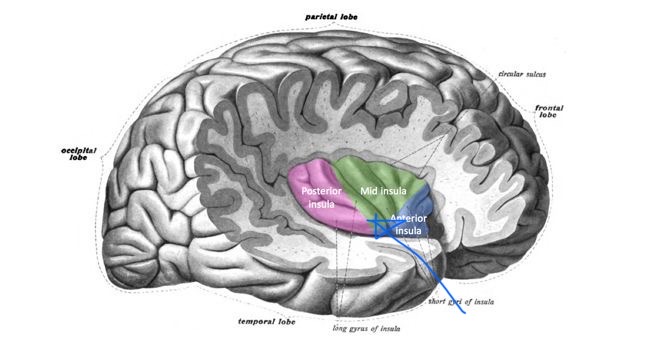
図22 島(Insula) (青線矢印)
https://en.m.wikipedia.org/wiki/Insular_cortex
皮膚感覚の受容体とその神経伝導路について詳しく説明しました。すこし難しいですが、何度も出てきて重要です。よく理解してください。
いよいよ臨床的な話題になります。
耳の痛みは、いったいどう感じているのでしょうか。
耳の痛みは何故起こるか?
耳の構造についてすこし理解してください。
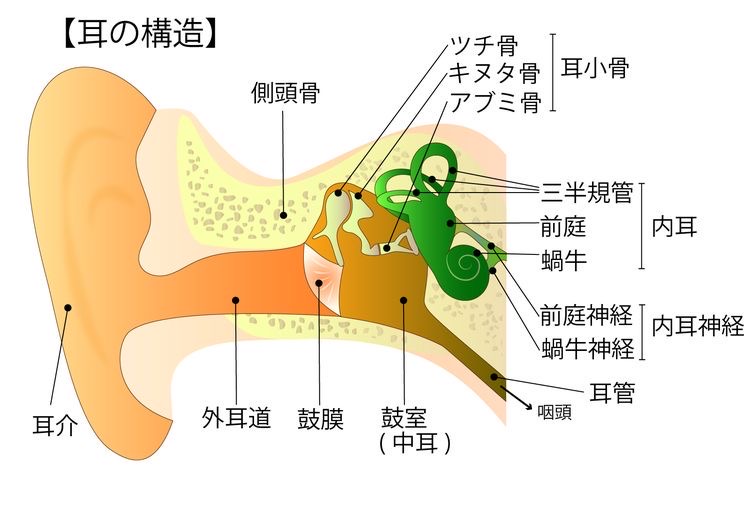
図23 耳の構造 イラスト
耳の構造はこうなっています。
外側から耳介、外耳道、鼓膜、鼓室(中耳)、内耳です。
私たちが耳が痛いと感じるとき、この構造物のどこが痛むのでしょうか。
そのためには、これらの解剖学的部位にどの神経がどのように走行しているか、詳しく知る必要があります。
耳を走る神経
頭頸部外科領域では、頭部顔面、鼻副鼻腔、外耳および中耳(鼓室)、口腔咽頭などの知覚を支配している脳神経は、三叉神経、顔面神経、舌咽神経、迷走神経の4つです。
さらに脊髄神経である頸神経2つ、C2、C3 が関与しています。
咽喉頭の知覚については、前回のtopics で書きましたが、主に舌咽神経と迷走神経が支配しています。
耳周囲の神経走行は、すこし複雑です。
まず、全体像をお見せします。非常にわかりやすい図ですので引用しています。何度も出てきますので、よくご覧ください。
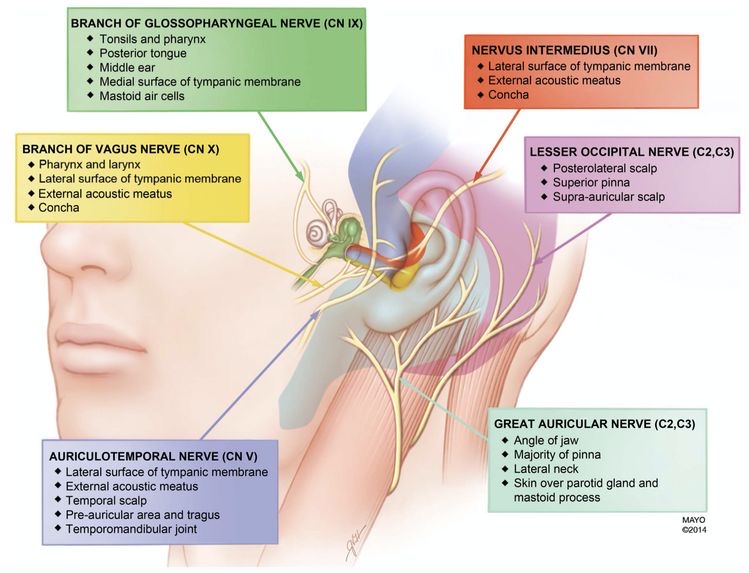
図24 耳の神経支配
https://n.neurology.org/content/83/16/e152.long (original article)
http://nagano1123.livedoor.blog/archives/24975886.html
① Lesser Occipital Nerve 小後頭神経(C2, C3)
うすいピンク色
② Great Auricular Nerve 大耳介神経(C2, C3)
灰色に近いグリーン色
③ Auriculotemporal Nerve 耳介側頭神経
(三叉神経)
うすい紫色
④ Nervus Intermedius 中間神経 (顔面神経)
赤色
⑤ Branch of Vagus Nerve 迷走神経の分枝
黄色
⑥ Branch of Glossopharyngeal Nerve
舌咽神経の分枝
濃いグリーン色
神経支配は大まかにこのようになります。
❶ 耳介のほとんど前面と後面、耳後部、
❷ 耳輪脚付着部より後方の側頭部の広い範囲
は、大耳介神経と小後頭神経に支配されています。これは、頚神経C2、C3の支配です。
(うすいピンク色、灰色に近いグリーン色)
頚神経C2、C3の起始部は、意外に下の方です。
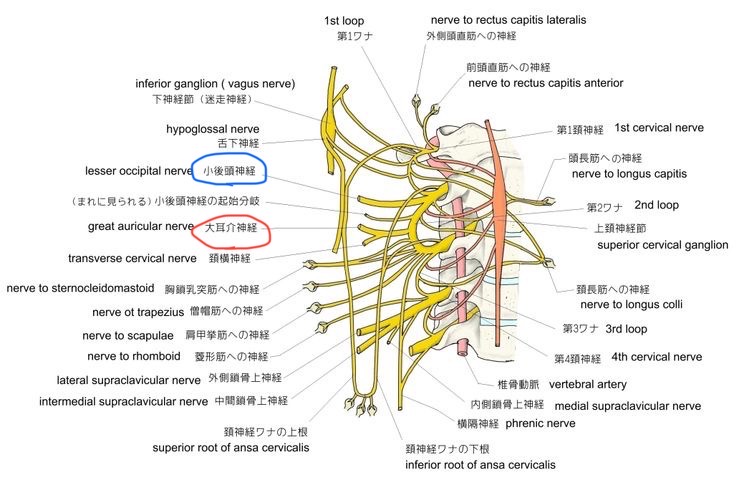
図25 頚神経と頚神経叢の走行の一部
青○ 小後頭神経 赤○ 大耳介神経
https://visual-anatomy-data.net/nurve/kei-shinkeisou-index.html
耳の入り口から外耳道はどうなっているのでしょう。
❸ 外耳道入口部の前方から、耳輪脚前方の前側頭部、外耳道の入口部から外耳道の前半部分、鼓膜の前半部分は、耳介側頭神経が支配します。これは、三叉神経の第3枝です。
(うすい紫色)
❹ 外耳道入口部近くの耳介前面の一部、外耳道上壁は、顔面神経知覚枝が支配します。
(赤色)
❺ 外耳道後半部分と鼓膜の後半部分は、迷走神経の支配です。(黄色)
❻ 中耳(鼓室)の粘膜は鼓室神経(ヤコブソン(Jacobson)神経)の支配です。ヤコブソン神経は舌咽神経の分枝です。
耳管は舌咽神経の支配です。
(濃いグリーン色)
乳突蜂巣は舌咽神経の支配です。
❼ 鼓膜の神経は、鼓膜の外側前半が三叉神経、外側後半が顔面神経、鼓膜の内側(鼓室側)が舌咽神経が支配します。
❽ 内耳は知覚神経がありません。
外耳道の中と鼓膜の表面だけが、何か立体的に理解しづらいようです。もっと詳しく見てみましょう。
① 外耳道:
前上壁の筒状1/2 部分:
三叉神経第3枝(外耳道神経)
後下壁の筒状1/2 部分:
迷走神経耳介枝( Arnold’s nerve)
② 鼓膜の外側(外耳道側):
前半部分1/2
三叉神経第3枝
後半部分1/2
顔面神経
③ 鼓膜の内側(鼓室側):
舌咽神経
耳の神経支配からみると、耳掃除などで外耳道の壁を触ると、前壁の方なら三叉神経の痛みであり、後壁の方なら迷走神経の痛みであることがわかります。深い部分の耳掃除で咳が出ることがあるのは、迷走神経反射です。
鼓室内の知覚は、すべて舌咽神経の分枝であるヤコブソン神経 (Jacobson’s nerve)の支配です。
* 鼓室神経 舌咽神経の分枝。別名、ヤコブソン(Jacobson)神経
鼓膜の裏側は舌咽神経の支配となります。
乳突蜂巣は舌咽神経が支配しています。
知覚神経はどこに入力する?
外耳道、鼓膜、耳介の周囲などの神経支配は、三叉神経、顔面神経、迷走神経、舌咽神経が中心になってカバーしていることがわかりました。すべてこれらの知覚枝です。
これらの神経は脳神経です。
脊髄神経は基本的に脊髄後角に入りますが、脳神経は、延髄、橋などの脳幹に直接入ります。
三叉神経、顔面神経、舌咽神経、迷走神経の4つの脳神経は、脳幹の橋、延髄に入ります。
橋・延髄の脳神経核
橋、延髄にある脳神経核は、運動性脳神経核と知覚性脳神経核の2種類あります。痛みなどの侵害刺激は、知覚性脳神経核に入力されます。
橋、延髄の脳神経核は、図のようになっています。かなり複雑です。
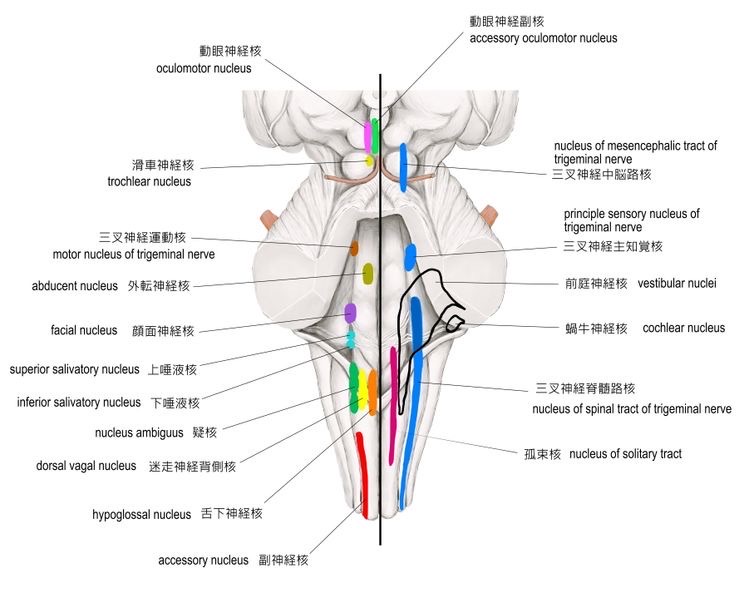
図26 橋、延髄の脳神経核
https://visual-anatomy-data.net/nurve/index-trigeminal-nerve.html
橋の知覚性脳神経核(三叉神経のみ)
① 三叉神経中脳路核
② 三叉神経主知覚核
③ 三叉神経脊髄路核
三叉神経の知覚神経からの入力先は、橋の三叉神経中脳路核、三叉神経主知覚核、三叉神経脊髄路核の3つです。 (図25)
三叉神経の侵害刺激は、三叉神経節を経由して橋外側から入り、三叉神経の3つの脳神経核に入力されます。
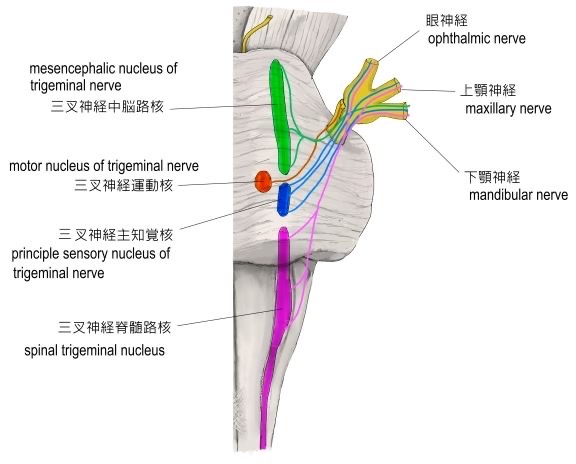
図27 三叉神経の知覚性脳神経核
https://visual-anatomy-data.net/nurve/index-trigeminal-nerve.html
もう一度、図22を見てみましょう。
耳介前上方から外耳道入口部、外耳道前壁1/2、鼓膜前半は、三叉神経第3枝の支配になっています。
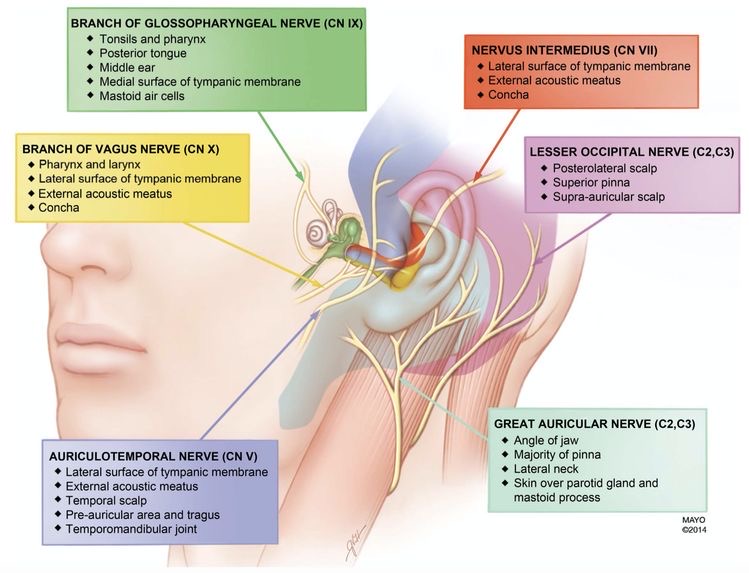
図28 耳の神経支配 (図24同)
https://n.neurology.org/content/83/16/e152.long
したがって、耳かきのしすぎなどでの外耳道前壁の痛みがあると、その侵害刺激は三叉神経のこの3つの脳神経核に入り、さらに上位皮質へ伝導されることがわかります。
次は、顔面神経を見てみましょう。
図26(図22)では、顔面神経の知覚神経である、中間神経が、外耳道上壁の知覚を支配しています。
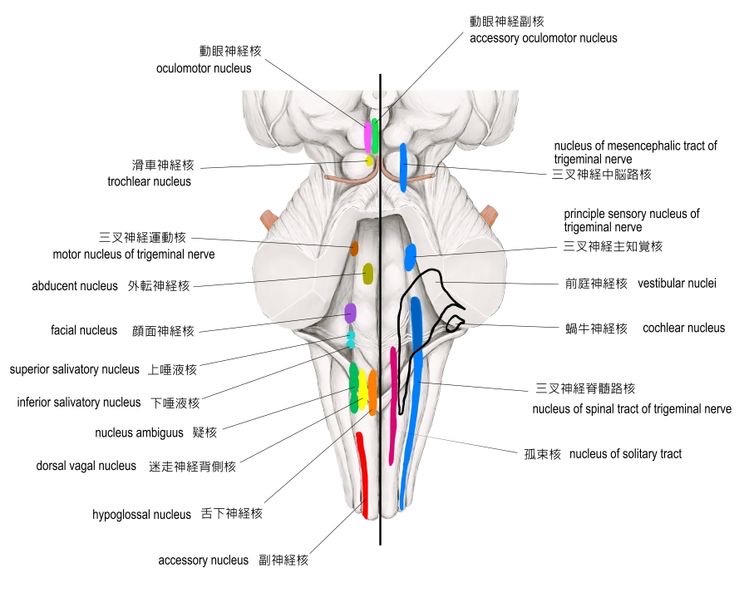
図29 顔面神経核
https://visual-anatomy-data.net/nurve/index-facial-nerve.html
図29で橋に顔面神経核がありますが、これは顔面神経の運動核です。知覚核ではありません。
顔面神経の知覚神経は、中間神経です。
中間神経は、側頭骨内の顔面神経膝神経節から起こり、延髄の孤束核内側部に入ります。
延髄の孤束核内側部は、図28のライトブルー色の部分です。したがって、耳かきなどでの外耳道入口や外耳道上壁の侵害刺激は、延髄の孤束核内側部に入力されます。
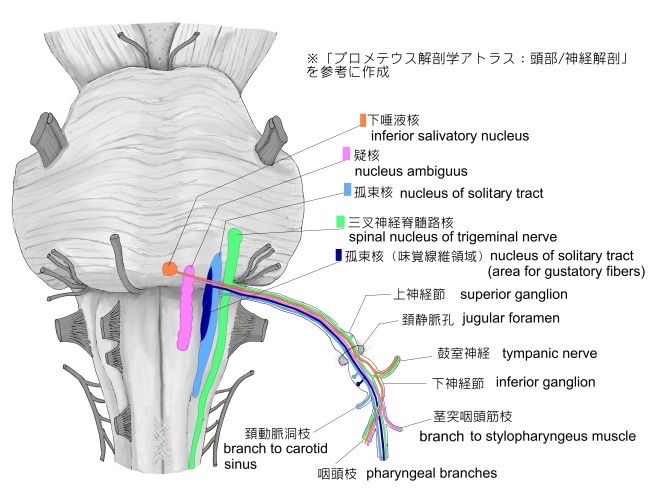
図30 橋・延髄の脳神経核
https://visual-anatomy-data.net/nurve/index-glossopharyngeal-nerve.html
延髄の知覚性脳神経核
① 孤束核
内側部
外側部 (特殊感覚である味覚の入力)
② 三叉神経脊髄路核
舌咽神経 迷走神経
舌咽神経、迷走神経は、延髄と橋の境界部より脳幹に入り(出)ます。
舌咽神経の知覚神経は、延髄の孤束核内側部(ライトブルー)、三叉神経脊髄路核(グリーン)に入力されます。(図30)
迷走神経の知覚神経は、延髄の孤束核内側部に入力されます。(図30ライトブルーの部位)
このように耳の痛みは、4つのの脳神経、三叉神経、顔面神経、舌咽神経、迷走神経の神経終末からの侵害刺激が、橋、延髄にあるそれぞれの知覚性脳神経核に入力されて、視床、大脳皮質へと投射されていきます。
ここまでで、外耳道や耳介周囲のどこを触ると、どの神経からの刺激が脳幹に伝わるかが分かりました。しかし、耳の痛みが頭頸部領域の痛みの中ですこし複雑なのは理由があります。
それは、それぞれの脳神経が繋がって走行しているため、1つの神経の支配領域だけからの刺激が伝わるわけではないからです。
脳神経の連携
三叉神経の神経支配は、このようになっています。
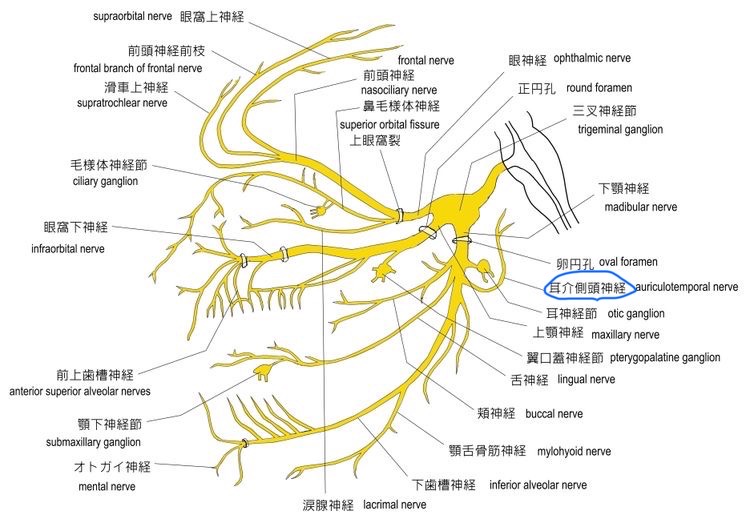
図31 三叉神経の走行
https://visual-anatomy-data.net/nurve/index-trigeminal-nerve.html
耳介側頭神経(三叉神経第3枝)を青丸で示しています。
舌咽神経の神経支配は、このようになっています。
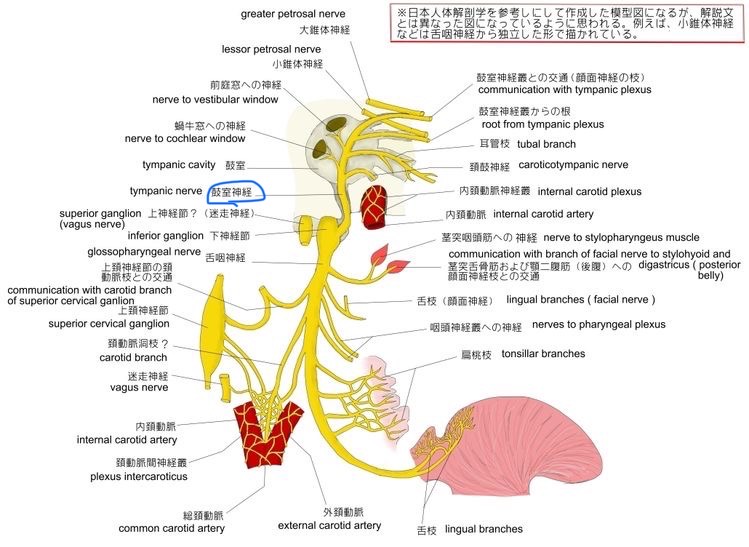
図32 舌咽神経の走行
https://visual-anatomy-data.net/nurve/index-glossopharyngeal-nerve.html
鼓室神経(舌咽神経の分枝)は、青丸で示しています。
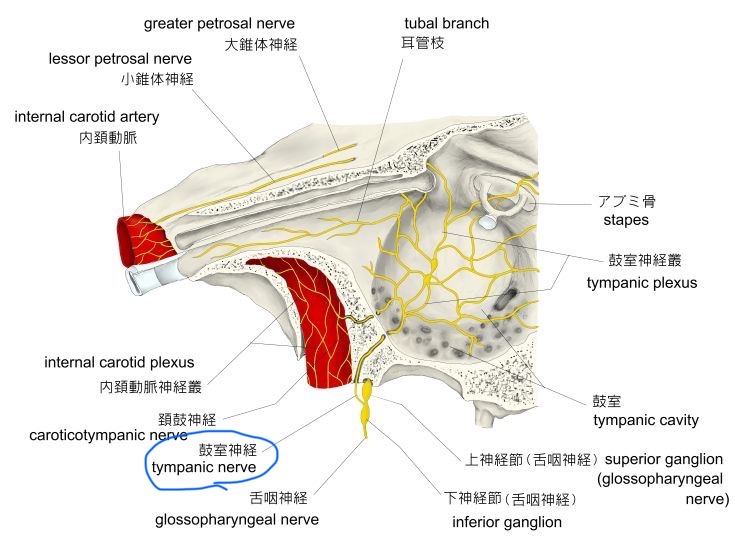
図33 鼓室神経の走行と舌咽神経からの分岐
https://visual-anatomy-data.net/nurve/index-glossopharyngeal-nerve.html
迷走神経の神経支配は、このようになっています。
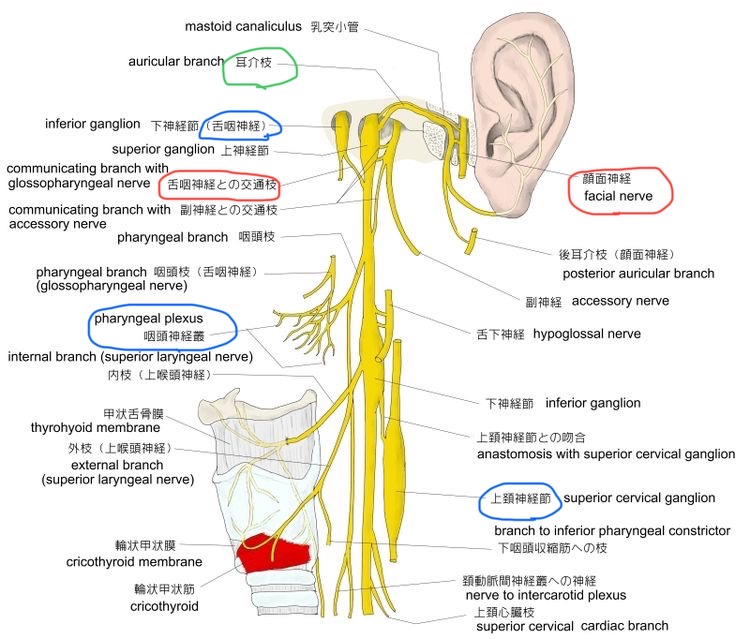
図34 迷走神経の走行1
https://visual-anatomy-data.net/nurve/index-vagus-nerve.html
舌咽神経と迷走神経は交通枝があり、迷走神経耳介枝と顔面神経は交通があります。迷走神経は、上頚神経節とも交通があります。
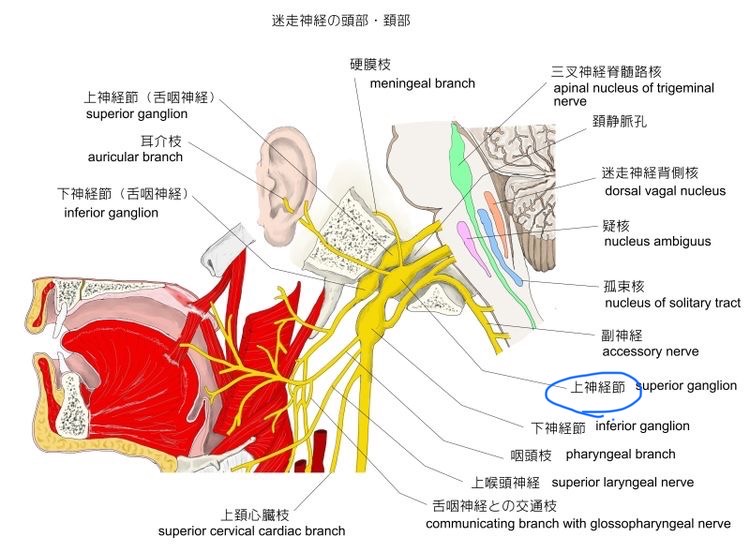
図35 迷走神経の走行2
https://visual-anatomy-data.net/nurve/index-vagus-nerve.html
迷走神経の耳介枝は、上神経節に入力されます。
顔面神経の知覚枝は、中間神経です。
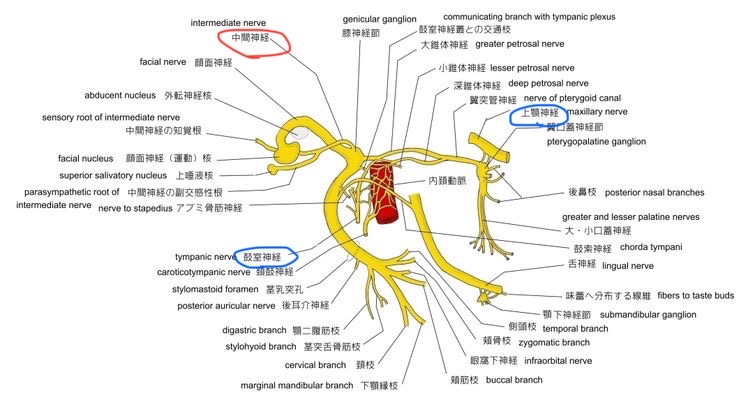
図36 中間神経の走行
https://visual-anatomy-data.net/nurve/index-facial-nerve.html
鼓室神経は舌咽神経の分枝で、上顎神経は三叉神経第2枝です。中間神経は、これらの神経と交通があります。
これらの図(29-34)をよく見てください。
4つの脳神経は、他の複数の脳神経と繋がっています。
この複雑な神経と神経の交通が、じつは耳の神経支配を複雑にしているのです。
外耳道皮膚の支配神経と鼓膜、中耳に分布している神経支配について、非常に詳しく書かれた優れた論文がありますので、それをご紹介したいと思います。
外耳に分布する神経 -ヒトとスンクスについて-
日本医科大学第一病院耳鼻咽喉科
上野則之、須藤光、服部康夫、弓削庫太
日本医科大学第ニ解剖学教室
宮木孝昌、伊藤博信
https://www.jstage.jst.go.jp/article/jibiinkoka1947/96/2/96_2_212/_pdf
外耳道に分布する神経の走行は、非常に複雑でそれぞれの神経が交通枝をもっていることがよく理解できます。
頚神経
脊髄神経である第2頚神経(C2)、第3頚神経(C3)は、耳介、耳後部、側頭部皮膚の知覚を支配しています。頚神経の走行は、このようになります。
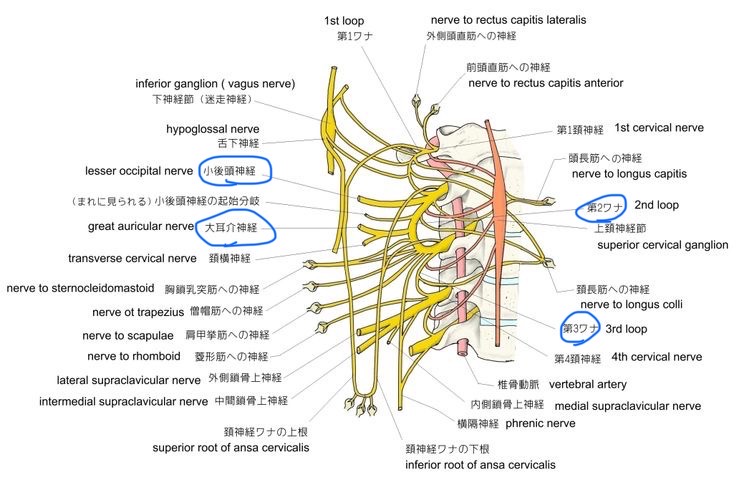
図37 頚神経の走行
https://visual-anatomy-data.net/nurve/kei-shinkeisou-index.html
大耳介神経、および小後頭神経は、図34の位置から出ます。逆に、大耳介神経と小後頭神経の知覚は、C2、C3脊髄神経から頸髄の後角に入力されて、頸髄から視床へと伝達されます。
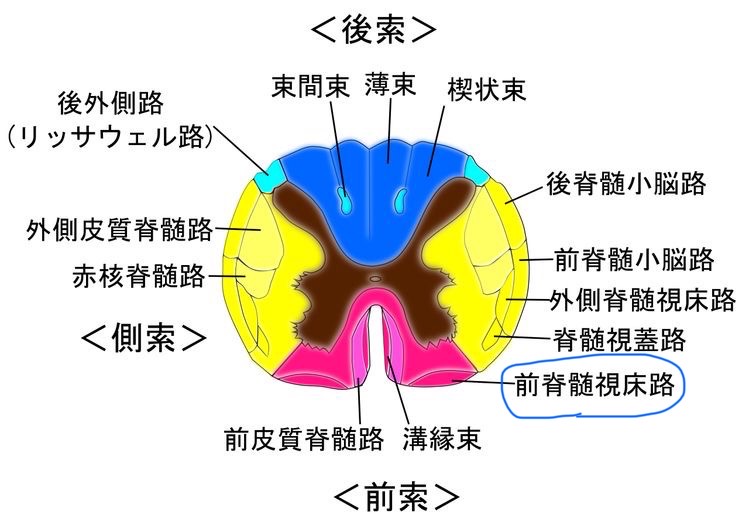
図38 頸髄の横断面
https://ja.m.wikipedia.org/wiki/%E8%84%8A%E9%AB%84%E8%A6%96%E5%BA%8A%E8%B7%AF
C2、C3からの知覚は、頸髄後角に入力されて、外側脊髄視床路を上行します。
C2、C3は脊髄神経ですので、知覚は脊髄を経由して伝導します。
三叉神経、顔面神経、舌咽神経、迷走神経は脳神経ですので、知覚は脳幹に直接入力されて伝導します。
耳を綿棒で触ると何が起こるのか?
それでは、具体的に私たちが耳掃除をするときに何が起こっているか書いてみましょう。
まず、外耳道は筒状の皮膚ですので、皮下に侵害受容器としてのメルケル細胞、温度感受性TRPV1 受容体が存在します。
実際にはメルケル細胞以外に、皮膚の触覚受容器として、マイスナー小体、パチニ小体、ルフィニ終末などの触覚受容器が存在しており、外耳道皮膚の触覚刺激で外耳道皮膚にきている脳神経の神経終末を興奮させます。
① 痛みとして感知するほど強く綿棒を擦り付けると、外耳道皮膚に大きな圧変化があり、外耳道皮膚の直下にあるメルケル細胞の細胞膜上に存在するPiezo2 受容体の3枚羽根を開口させます。Piezo2 受容体開口部からイオン電流がメルケル細胞内に流れ込み、メルケル細胞が電気的に興奮します。(神経インパルスの発生)
② この神経インパルスが、外耳道皮膚に分布している三叉神経、迷走神経、顔面神経などの脳神経から、橋の三叉神経知覚根、延髄の孤束核外側部、三叉神経脊髄路などの脳幹の知覚神経核に入力されます。
” 3つの脳神経は交通枝があり、神経の伝導は単一ではありません。“
③ 橋、延髄の知覚神経核からの神経インパルスは、脳幹を上行して、視床の後外側腹側核 (VPL) に入力されます。
④ 視床のVPLから中心後回(Postcentral gyrus)にある大脳皮質の体性感覚野へと投射されます。
⑤ 体性感覚野から、第2次体性感覚野、島、連合野、帯状回、扁桃体などに再度入力されて、島(Insula)で痛みを感覚として統合します。
耳介や耳周囲の皮膚をつよく擦るとき、皮膚のメルケル細胞のPiezo2 受容体からの刺激は、脊髄神経のC2、C3(頚神経)を介して頸髄後角へ入力されます。神経インパルスは、頸髄の脊髄視床路を上行し視床のVPLに伝達されて、大脳皮質の体性感覚野へ投射されます。
* 痛みとして受容されない程度の外耳道皮膚刺激(優しい耳かき)は、皮膚の触覚受容体であるマイスナー小体、パチニ小体、ルフィニ終末などの触覚受容体を電気的に興奮させ、触覚受容体が三叉神経、顔面神経、迷走神経など外耳道皮膚に分布している脳神経を興奮させて、同じように橋延髄の知覚神経核から視床、体性感覚野へ投射されます。この場合は、触覚として感知されます。
ざっとこのような現象が起こっているのです。耳かきひとつにも、非常に複雑な生体反応が起こることがわかります。
耳の痛みを起こす疾患は?
ここまで理解してくると、耳の痛みについて理解することは、それほど難しくはありません。
あとは、どのような疾患があるか、どの神経を興奮させるのか、を知れば良いだけです。
耳の痛み(耳痛)には、耳が原因で起こる痛みと、耳以外が原因で起こり耳の痛みとして感じる痛み、の2つに分類されます。
前者を一次性耳痛、後者を二次性耳痛と呼びます。二次性耳痛は、” 関連痛 “または” 放散痛 ” とも呼ばれています。
1次性耳痛(Primary Otalgia)
急性中耳炎、急性外耳炎、滲出性中耳炎、航空性中耳炎、外耳道異物、真珠腫性中耳炎(急性炎症)、などがあります。
最も多いのは、急性中耳炎、急性外耳炎です。
小児か成人か、問診と痛みの起こりかた、鼓膜の顕微鏡下の観察、鼓膜の内視鏡による観察によって、診断は難しくありません。
その他には、耳たぶが大きく腫れる耳介軟骨膜炎、(耳かきなどによる)外耳道、鼓膜の外傷などがあります。
稀な疾患に、悪性外耳道炎、ハント症候群(顔面神経麻痺をともなう)、乳突洞炎、外耳道がん、中耳がん、ANCA関連血管炎性中耳炎、などがあります。
真珠腫性中耳炎には、進行すると手術治療などの特殊な治療が必要になります。進行する前の早期診断が望まれます。
外耳道がんは、扁平上皮がん、腺様嚢胞がん、基底細胞がん、の順に多く、扁平上皮がんが70%を占めています。腫瘤の形成、耳出血、顔面神経麻痺などが起こります。これらの症状や顕微鏡下所見が見られた場合、がんを疑った画像診断や組織検査が必要です。
外耳道がんは、腺様嚢胞がんなど、早期診断がつきにくいものもあり、繰り返し詳細な観察が必要です。腫瘍の圧痛が特徴です。
高齢者で糖尿病や免疫力低下があると、稀に悪性外耳道が発症します。悪性外耳道は、緑膿菌感染による外耳道骨、側頭骨の重症感染症であり、頭蓋底へ進展して脳神経麻痺を起こし予後不良になる可能性がある重篤な疾患です。激しい耳痛があり、緑膿性の耳漏が持続します。そのため、診断には全身の合併症についての詳しい問診が必要です。
ANCA関連血管炎性中耳炎は、全身の血管炎であり肺や腎臓をはじめとして他臓器疾患をともなうため、耳だけでなく全身の検索が必要です。
1次性耳痛の中でも外耳道がんやANCA関連血管炎性中耳炎は、頻度は低いですが見落としてはいけない疾患です。
2次性耳痛(Secondary Otalgia)
耳以外が原因のため疾患は多岐にわたります。
顎関節症、歯原性(歯および歯周囲が原因となる)、扁桃炎、中咽頭、下咽頭の炎症、頚椎椎間関節症、口腔咽頭手術後の医原性、などがあります。
顎関節症、歯科疾患によるものは比較的頻度が高い耳痛です。問診だけでなく、上顎歯、下顎歯の観察、歯科治療歴の把握が必要です。
扁桃炎、扁桃周囲炎による放散性耳痛は有名です。咽頭痛の存在、扁桃炎の存在によって容易に診断できます。
頸椎椎間関節症は、頸椎骨の椎体後方にある椎間関節に炎症が起こる疾患です。首を前後に動かしたり回旋したりしたときに痛みが起こります。頸椎だけでなく放散痛が起こりやすく、とくにC2、C3の椎間関節症で放散性の耳痛が起こります。耳はもちろん、口腔咽頭の観察所見が正常であるため、すぐには診断がつきにくく、頸椎の痛みや症状、整形外科の治療歴などの問診が重要になります。
咽喉頭手術後の医原性の耳痛は診断が容易です。
稀な2次性耳痛に、舌がん、中咽頭がん、下咽頭がんなどの頭頸部がん、三叉神経痛、舌咽神経痛、翼口蓋神経痛、膝神経痛などの神経痛、ベル麻痺、側頭動脈炎、頸動脈痛、耳下腺炎、甲状腺炎などの頚部疾患も頻度は低いですが鑑別診断として重要です。
その他にも、Eagle 症候群、輪状被裂関節炎、逆流性食道炎、などがあります。
Eagle 症候群は、茎状突起過長症とも呼ばれ、茎状舌骨靱帯の石灰化や骨化、延長によって嚥下痛、嚥下困難、頚部痛、放散性耳痛などの症状をきたすものです。
輪状被裂関節炎は関節リウマチの合併症として有名であり、咽喉頭痛、嚥下痛、咳嗽などの症状のほかに関節リウマチの進行により輪状被裂関節の破壊が起こり、輪状被裂関節の可動域制限や関節の固着が起こると声帯の開大が不十分になり呼吸困難を起こしてくることがあります。放散痛として耳痛を生じることも多く、関節リウマチの診断、治療歴、人工膝関節、人工股関節置換術の既往歴についての詳細な問診が重要になります。
逆流性食道炎は、胃酸の逆流によって咽頭痛や嚥下時痛を起こすため、放散性耳痛がおこります。食道に分布している迷走神経刺激によっても放散痛が起こります。
大動脈瘤や心筋梗塞で耳痛を生じた症例も稀ながら報告されていますので注意が必要です。
舌がんは口腔内の視診によって診断が可能ですが、耳痛がなかなか良くならないときほ、中咽頭がん、下咽頭がんなどの早期発見のために喉頭ファイバースコープによる複数回の観察が必須です。
三叉神経痛、舌咽神経痛などは、これらの脳幹部の神経が周囲の血管に圧迫されて痛みを感じるものです。診断にはテスラ値の高い頭部MRI撮影を行います。症状がひどくなると神経血管減圧手術などの手術治療が適応になることがありますので(Microvascular decompression: MVD)、脳神経外科医へのコンサルトが必要な疾患の1つです。
側頭動脈炎は、高齢の女性に多い全身の血管炎です。50歳以上に発症し70歳代がピークです。巨細胞性動脈炎とも呼ばれており、厚生労働省の指定難病になっています。耳全体を含む側頭部痛が著明です。頭痛は70%にみられます。
発熱、体重減少、全身倦怠感があります。食べ物を噛んでいるうちにあごが痛くなって噛み続けられなくなる“顎跛行” (Jaw claudication)、複視の症状が見られることが多く、特異度が高いと言われています。
進行すると視力低下や失明が起こり、大動脈炎や大動脈瘤が発生するなど、心血管合併症が進行します。
約40%にリウマチ性多発筋痛症を合併します。診断には血沈測定(50 mm 以上/1時間)が有効です。
茎状突起過長症(Eagle 症候群)は頚部側頭骨CT、頸椎椎間関節症は頸椎レントゲン、CTなどによる画像診断が可能です。
逆流性食道炎に対しては、症状から診断しPPIテスト、胃食道内視鏡による確定診断を行います。
これら2次性耳痛の中で最も見逃してはいけない疾患は、咽喉頭がんです。次に、側頭動脈炎などの進行性の全身の血管炎です。
これらの重大な疾患を見落とさないように注意深く何度も観察する必要があります。
” 覚えておいてほしいこと “
耳痛を起こしてくる疾患は多岐にわたります。その理由は多くの紙面を割いて書いてきましたように、耳痛を起こす複雑な生理学的な機序にあります。
耳の痛みについて、すべて理解することは難しいと思います。一つだけ覚えておいてほしいのは当たり前かもしれませんが、次の事実です。
” 痛みの原因が耳ではないことがある “
これだけです。
あなたがもし耳の痛みがあって、なかなか治らないようなら、必ずかかりつけの耳鼻咽喉科医にご相談ください。
そして、どんな耳の病気なのか、耳以外に病気はないのか、よく診察していただくと良いと思います。

耳が痛い…。
痛みについて (私見です。)
痛みは、つらいものです。
耳の痛みに限らず、喉が痛い、頭が痛い、お腹が痛い、腰が痛い、など、体中いたるところににさまざまな痛みが起こります。痛みは、起こって初めてつらいと感じますが、痛みが起こらなければ全くどうもありません。
ヒトを含めた生体が生存していく上で考えるとき、痛みは生体につよい苦痛を与えて生存を脅かし、行動を制限することで個体の安全を計り、危険行動を回避させて生体を防御し、痛みのためにじっとしていることで自然治癒を含めた回復を促して、生存の可能性を高める。
そんな理由があるような気がします。
痛みは、人に医療を受けようと思わせます。病院嫌いの方でも、痛みがひどければ必ず医療機関を受診されます。それは人間として、生存するための本能かもしれません。