その名の通りの病名です。
外傷によって、鼓膜が破れて穿孔を起こした状態です。
今回は、外傷性鼓膜穿孔について書きます。
外傷性とは?
外傷性とは、何でしょう。
何かが鼓膜に当たって破れる。
自分で耳かきの棒で突き破る。
平手打ちで耳を叩かれて破れた。
など。
これらをすべて外傷性と言います。
外傷性とは、すべてが物ではありません。平手打ちのように、急激な空気圧も外傷の原因になります。
鼓膜の構造
正常鼓膜は、厚さ0.07 mm、直径10 mm の略円形、半透明の膜です。鼓膜は1枚ですが、じつは3層構造です。上皮層、中間層(固有層)、粘膜層からなっています。鼓膜は、平面ではなく、耳小骨の1番目のツチ骨の柄の部分と中央部分で接していて、外耳道の最深部の骨壁に付着している鼓膜輪との間にわずかにカーブしながら張られています。
ツチ骨柄の先端は鼓膜臍(さい)と呼ばれ、鼓膜面で1番低い位置にあります。ツチ骨柄の反対側の先端は、短突起と呼ばれる部分で、中耳炎の診断の際に、非常に重要な部分です。この短突起から鼓膜臍までのツチ骨柄は細い棒状の形で、鼓膜の裏側に接着していて、鼓膜の振動を耳小骨の振動に減衰せずに伝えられるように工夫されています。
鼓膜は、非常に細い線維状のファイバー構造が縦横に編み込まれたような構造をしています。鼓膜臍から短突起までの部分から外耳道との境界の鼓膜輪部まで、細い放射状線維が走行しており(図1)、さらに鼓膜輪と平行に輪状線維が、放射状線維と直交するように走行しています(図2)。
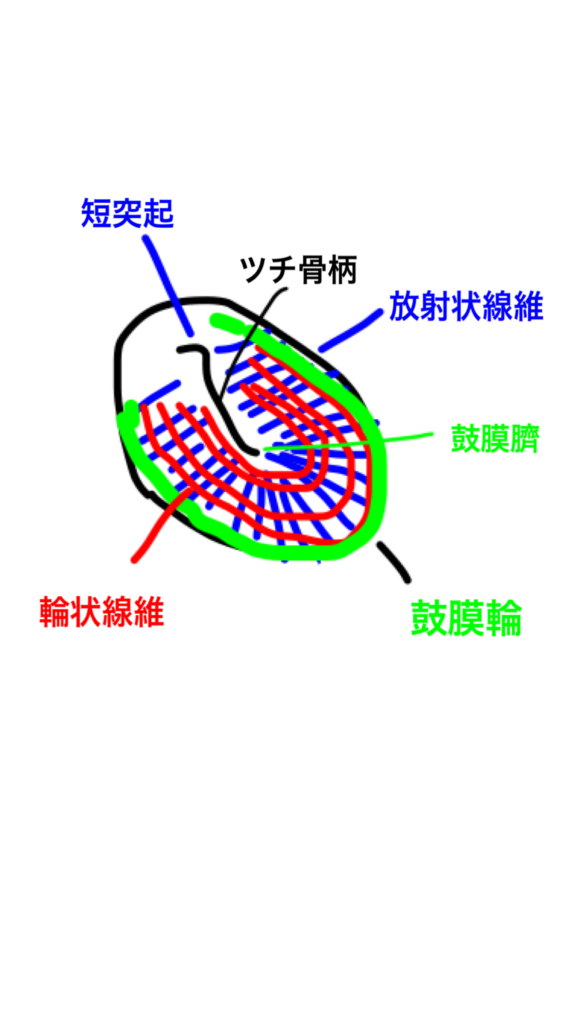
青色: 放射状線維(束) 赤色: 輪状線維(束)
黄緑色: 鼓膜輪
指で書きましたので、綺麗なイラストではありません。
青色が放射状線維(束)で、ツチ骨柄から鼓膜輪まで放射状に走行しています。赤色が輪状線維(束)で、鼓膜輪と同心円状に走行しています。放射状線維も輪状線維も、それぞれの繊維は独立した1本の線維ではなく、隣の線維と交通しながら走行していて、全体として強度を高める構造になっています。(線維束) さらに、放射状線維と輪状線維が直交する構造が、織物の網目構造と同様に強度を高めているのが理解できます。線維束は、主に鼓膜の中間層を走行しています。
1本の線維束の太さは、数μm です。
鼓膜は、軽く触れたくらいでは簡単には破れませんが、1箇所につよい力が瞬間的に働くと破れます。
ここで、正常鼓膜の強度や張力について測定実験した論文があります。本題から外れますので今は掲載しませんが、非常に興味深いので次回の機会があればご紹介したいと思います。
鼓膜が破れるとき
非常に薄いけれども、強度を保っている鼓膜。これもある一定の衝撃が加わると、破れてしまいます。
鼓膜の外傷は、2つに分けられます。直達性外傷と介達性外傷です。
直達性外傷は、耳かき棒、綿棒、マッチ棒、割り箸、ストローなど。直接鼓膜を損傷した場合です。
交通外傷や頭部打撲などで側頭骨骨折の場合も骨部外耳道骨折から連続する鼓膜の穿孔を起こします。
介達性外傷は、平手打ち、スポーツでボールが耳介を塞ぐ形で当たった場合、格闘技での側頭部への蹴り、喧嘩などでの側頭部殴打など、急激な空気圧の上昇が原因になります。事故での爆発などで爆風を受けた時も同様です。急激な陰圧でも穿孔が起こります。スキューバダイビングなどによる急激な水圧の変化も原因の1つになります。
最も多いのは、耳かきなどによる直達外傷です。耳かきの棒を誤って奥に押し込んだ。耳かきをしているとき、子どもがふざけてぶつかってきた。などです。綿棒は短いため、鼓膜を直接損傷することはあまりありません。昔ながらの金属製の長い耳かき棒が多い印象です。
鼓膜は、外力によって急に破れますから、穿孔の辺縁が一部不整形になることがありますが、実際は略円形のことも多く、穿孔縁に凝血塊や小出血を認めます。
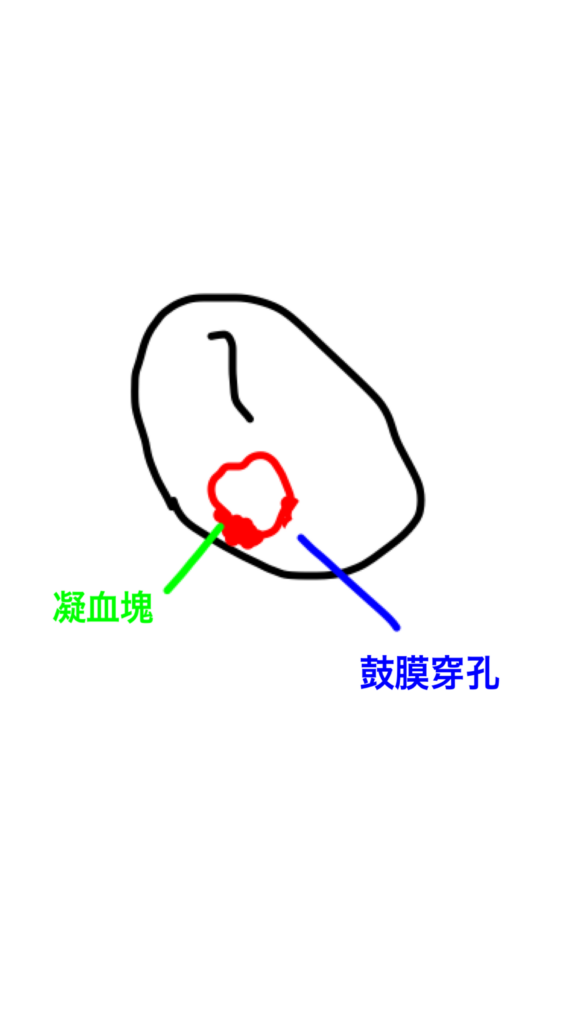
鼓膜だけ?
問題は、鼓膜の穿孔よりも内耳の損傷が起こっていないかどうかです。また、金属製の耳かき棒が耳小骨に当たると、外傷性の耳小骨離断を起こして、難聴が起こります。
以前に、圧外傷について書きましたが、鼓膜穿孔だけでなく、内耳障害が起こっていると、回転性めまいや感音難聴の原因になります。
(耳の気圧外傷)
とくに、蝸牛窓の破裂や、アブミ骨の偏位による前庭窓からの外リンパ液の漏出が起こっている病態のときは(外リンパ瘻)、手術治療を行って外リンパ瘻を停止させ、内耳機能を保護しなければなりません。
(内耳窓閉鎖術)
また、金属製の耳かき棒などが耳小骨に当たると、鼓膜穿孔と同時に外傷性の耳小骨離断(りだん)を起こして、高度の難聴が起こります。
これは、鼓膜の振動を内耳に伝える耳小骨が、途中で外れる病態です。耳小骨離断は、手術治療で耳小骨形成を行う必要があります。難しい手術ではありませんが、同時に外リンパ瘻などの内耳障害を起こしていることがあり、ステロイド投与による感音難聴の治療が必須です。
何故、こんなに内耳障害を気にするのでしょうか。それは以下の理由です。
鼓膜が破れるだけだと、「伝音難聴」です。伝音難聴は、薬や手術で改善します。
しかし、「感音難聴」が起こっていると、内耳の異常のため、難聴が治らないことがあるからです。ステロイドの点滴や内服治療をしますが、難聴が永久的に残ったり、ほとんど聞こえなくなってしまうこともあるからです。
伝音難聴と感音難聴の診断は、聴力検査をすると、すぐわかります。
内耳障害があるかどうか?
これが、外傷性鼓膜穿孔の最も重要なポイントです。
診断は?
外傷性鼓膜穿孔の診断は、簡単です。
顕微鏡、内視鏡で鼓膜を直接観察すれば、すぐに診断できます。
純音聴力検査を行なって、感音難聴が起こっていないかどうかを確認します。感音難聴がなければ、鼓膜穿孔だけですので、ひとまず安心です。あとは、鼓膜だけを閉鎖する治療で大丈夫だからです。
万一、めまいを伴っていて感音難聴が起きていれば、まず鼓膜穿孔の治療より先に、感音難聴の治療を優先して行います。
治療は?
鼓膜穿孔だけの治療であれば、穿孔の大きさと穿孔の部位が問題になります。
もちろん穿孔が小さい方が治療しやすいですし、辺縁の穿孔よりも鼓膜の中央付近の穿孔の方が閉じやすくなります。
小穿孔の場合、1ヶ月で90%は自然に閉鎖すると言われています。穿孔が大きかったり、鼓膜輪にかかる辺縁の穿孔だったり、穿孔の後、すこし時間が経過して感染を起こして耳漏がある場合などは、穿孔が小さくなるのに時間を要したり、最終的に穿孔が閉じずに残ったりします。
鼓膜穿孔だけで、感染がなければ、穿孔部部に和紙やキチン膜を貼る治療をすると、90%以上は、1ヶ月程度で自然閉鎖します。
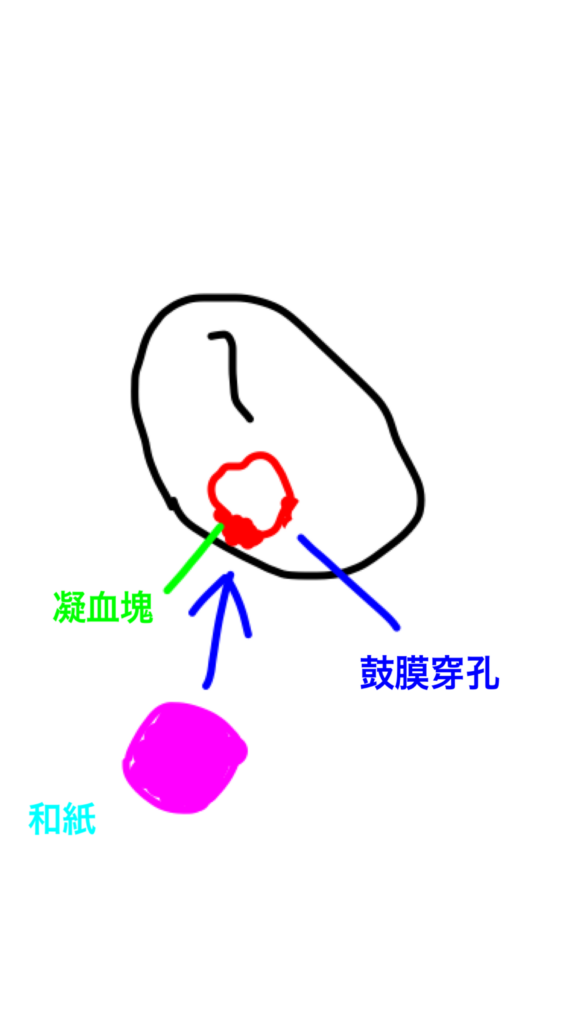
感染があり耳漏をともなう場合は、まず感染のコントロールを行い、耳漏を停止させます。その後、同じように穿孔部に和紙やキチン膜を貼っておくと鼓膜穿孔が縮小してきます。
6ヶ月以上、鼓膜穿孔が続くときは、鼓膜形成術などの外科的治療が必要になることがあります。また近年では、リティンパといって鼓膜穿孔を特殊な点耳薬で縮小し閉鎖する治療方法もあります。
外リンパ瘻などにより、感音難聴を起こしている場合は、まずは感音難聴の治療を優先します。抗菌薬で感染の予防を行い、ステロイドの点滴や内服治療で内耳機能を改善します。保存的治療で感音難聴の回復を認めない場合は、外リンパ瘻に対して、内耳窓閉鎖術を行って感音難聴の改善に最大限の努力をします。感音難聴が回復すれば、その後に初めて、鼓膜穿孔の閉鎖を考慮します。保存的に自然閉鎖しない場合は、鼓膜形成手術を行なって閉鎖を計ります。
また、金属製の綿棒などで鼓膜穿孔と耳小骨離断を起こした場合などは、感音難聴の治療を優先して行い、時期をみて鼓膜形成術と同時に耳小骨形成手術を実施します。
以上のように、まず鼓膜穿孔だけかどうかの診断を確実に行うこと、感音難聴があればその治療を優先すること。この2点が最も重要です。
① 鼓膜穿孔だけであれば、鼓膜穿孔部位の簡易閉鎖術(和紙やキチン膜)で自然閉鎖を計ること。
② 次に、感音難聴などの内耳障害があれば、その治療を最優先に行うこと。
③ 鼓膜穿孔の治療は段階的に行うこと。
耳小骨形成手術も段階的に行うこと。
鼓膜が破れたら…
鼓膜は、自分では見れません。
だから、鼓膜が破れたら…、わかりません。
耳の周囲に外力を受け、聴こえがおかしくなったとき、鼓膜が破れたかな?と疑ってください。
めまいや耳鳴りが大きい時は、要注意です。鼓膜穿孔だけでなく、内耳障害が起こっているかもしれません。
すぐに、かかりつけの耳鼻咽喉科医に診てもらってください。
耳鼻咽喉科医が診れば、診断は1発です。
あとは、和紙を貼ってもらっておしまいです。